特定健診の疾患予防効果、医療ビッグデータを活用して検討
静岡社会健康医学大学院大学(静岡SPH)は12月26日、特定健診記録と医療機関の受診記録が紐づく医療ビッグデータを活用し、糖尿病および高血圧の発症予防効果に特定健診が与える影響を検証した結果、健診を受けた人の方が、糖尿病と高血圧の発症リスクが0.90倍と低いことがわかったと発表した。この研究は、同大社会健康医学研究科の竹内正人教授、東京理科大学工学部情報工学科の篠崎智大准教授、京都大学大学院医学研究科薬剤疫学の川上浩司分野教授らの研究グループによるもの。研究成果は「JAMA Network Open」に掲載されている。
画像はリリースより
(詳細は▼関連リンクからご確認ください)
2008年に開始された特定健診(正式名称:特定健康診査、通称:メタボ健診)は腹囲肥満に焦点を当てることで肥満に関連する生活習慣病(糖尿病、高血圧、脂質異常症など)の高リスク群を抽出し、その後の特定保健指導を通じて生活習慣を見直してもらうことで、生活習慣病の発症を予防する取り組みだ。特定健診は病気の早期発見よりは、そもそもの病気の発症を防ぐことに主眼が置かれている、世界的に見てもユニークな取り組みだ。しかし、この特定健診の予防効果がどの程度なのかに関しては、これまで十分な検討がなされていない。その背景として、これまで生活習慣病のない人を長期間にわたり追跡する必要があること、またそれが十分に大きな集団を対象とする必要があったことが要因の一つとして挙げられる。近年さまざまな分野でビッグデータの利活用が進んでおり、医療情報に関しても同じくデータが蓄積され活用さるようになってきている。今回、研究グループは、民間の医療データ会社が保有する、累計1000万人以上の母集団を対象とした長期間の追跡が可能なビッグデータを解析することで、この課題に取り組んだ。
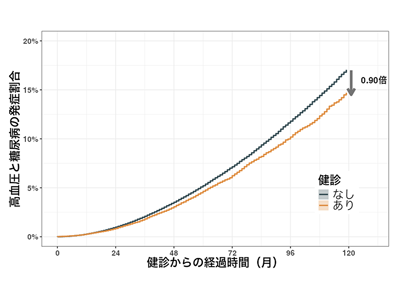
最長10年追跡、健診受診者は非受診者に比べ糖尿病・高血圧の発症が0.90倍
今回使用したデータは主に企業からの200以上の健康保険組合データをもとにしている。データは匿名化されてから研究者側に提供されるため、個人を特定する情報は基本含まれていない。このデータから、特定健診の対象年齢である40~74歳で、それまで糖尿病や高血圧と診断されていない人を抽出し、特定健診を受けた人とそうでない人に分けて追跡した。
追跡を行うにあたって一つ問題が生じる。特定健診を受けた人は、初めて健診を受けた時点から追跡を開始するのが最も自然な考え方である一方、健診を受けていない人についてはどの時点から追跡するのかという問題がある。研究グループは「標的試験法」と呼ばれる近年注目されている研究手法を用いることで、「健診なしパターン」の人たちでも、追跡開始時点を一時点に決めることができた。解析にあたっては、特定健診を受けた人とそうでない人の背景の違いも統計的に調整を行った。この背景因子の調整においても、通常は追跡開始時点の情報(年齢や病気の有無など)を用いるが、ここにおいても正確な開始時点の特定が(特に健診を受けていない人たちで)重要となる。
延べ29万3,174人を最長10年(中央値4.2年)にわたり追跡し糖尿病と高血圧の発症の有無を評価したところ、健診ありの人で10.6%、健診なしで11.4%と、健診を受けた人の方が、リスクが低い傾向にあることがわかった。さらに背景因子の統計的な調整を行ったところ、健診を受けた人はそうでない人に比べて、糖尿病・高血圧の発症が0.90倍と低いことが確認された(率としては1.6%減)。さらに、糖尿病や高血圧を別個に評価した追加の解析などでも同様の傾向が示された。
医療経済学的な観点から健診のあり方を検討する基礎資料となり得る成果
現在国内では糖尿病や高血圧の患者が増加傾向で、このことは患者本人や家族に対する疾病負担を強いるのみでなく、社会的にも医療費増加の要因となることから喫緊の対応が必要だ。特定健診はそのような問題に対する取り組みであるが、一方で健診を受ける人の割合が直近2022年のデータで6割弱にとどまっている(目標値70%)。「今回の研究では、発症リスクが0.90倍と特定健診の効果の大きさを示すことができた。従って、健診を受けていない人に受検を促すことは生活習慣病の予防対策として重要であることが改めてわかった。研究成果は、より効率的な特定健診の制度設計や医療経済学的観点からの健診の適正化の基礎資料となることも期待される」と、研究グループは述べている。
▼関連リンク
・静岡社会健康医学大学院大学 プレスリリース




