病院到着前の情報や状況因子のみからリスクスコアを構築するには
大阪公立大学は6月18日、総務省消防庁が蓄積している蘇生状況の統計データのうち5項目に着目し、病院外で起こる突然の心停止(院外心肺停止)患者の、蘇生後の予後を予測する新たな指標を開発したと発表した。この研究は、同大大学院医学研究科循環器内科学の島田健晋病院講師、福田大受教授、医療統計学の河合稜太特任研究員、新谷歩教授らの研究グループによるもの。研究成果は、「Resuscitation」のオンライン速報版に掲載されている。
画像はリリースより
(詳細は▼関連リンクからご確認ください)
院外心肺停止患者の予後予測に用いられるリスクスコアはいくつか報告されているが、複雑な計算や採血データを必要とすることから、実臨床の救急現場において、搬送直後に正確な予後予測を行うことは非常に困難だ。また、それらのリスクスコアはどれも、一度蘇生に成功した患者群を元に構築されているため、病院到着時に心肺蘇生処置が継続されている患者群にも適用できるリスクスコアはなかった。そこで、病院到着前の情報や状況因子のみからなるリスクスコアを構築できれば、病院到着直後に迅速で正確な予後予測が可能になると考えた。
救急搬送された18歳以上の院外心停止患者約94万人を調査
日本では2005年より、救急搬送された院外心肺停止患者の蘇生状況の統計データを、ウツタインという救急蘇生の情報収集テンプレートに基づき、総務省消防庁が蓄積している(All-Japan Utstein Registry)。データは、救急隊が医療機関へ搬送した院外心肺停止患者全例を対象としており、搬送先の医療機関と協力し1か月後の神経学的予後の情報も収集し蓄積している。今回の研究では、2005年~2019年において、国内で救急搬送された18歳以上の院外心肺停止患者のうち、心原性の機序が推定された94万2,891人を対象とした。
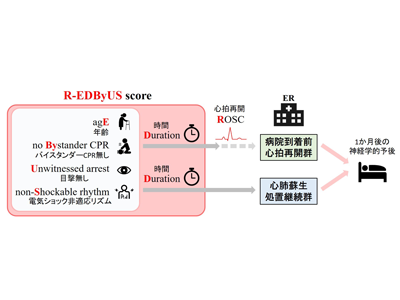
年齢・バイスタンダーCPRなどに着目して予測モデル作成、高精度に予測可能
予後不良と関連する因子には、米国心臓病学会から提唱されている予後不良因子のうち、病院到着前に得られる「年齢」「心拍再開・病院到着までの時間」「バイスタンダーCPR(心肺停止の場に居合わせた人による心肺蘇生)無し」「目撃無し」「電気ショック非適応リズム」の5項目を用いた。また、院外心肺停止の症例では、病院到着時の心拍再開の有無によってその後の対応が大きく異なるため、「病院到着前に心拍再開が得られたコホート」と、「心肺蘇生処置を継続中のコホート」に分類し、それぞれの患者群において解析した。それぞれのコホートにおいて、多変量解析の結果からノモグラムという表の形にした「Regression-based model」と、それぞれの因子に簡単なスコアを割り付け、簡単に計算が出来る表の形にした「Simplified model」の2つの予測モデルを作成し、それぞれのモデルにおいてブートストラップ法を用いた検証を行った。その結果、いずれのコホート、モデルにおいても、高い精度・再現性での予後予測が可能なことがわかった。
新指標「R-EDByUSスコア」の「Regression-based model をWeb上に公開
開発した予測モデルに、5項目の因子のアルファベットから「R-EDByUS(レッドバイアス)スコア」と名付けた。また、「Regression-based model」は、簡単にスコアを計算できるアプリケーションの開発により、スマートフォンやタブレットでも使用可能なため、実臨床の場での活用も期待される。(https://r-edbyus.shinyapps.io/R-EDByUSscore/)
米国や欧州では、ある一定の基準を満たし良好な転帰が望めないと判断される院外心肺停止患者に対し、心肺蘇生を中止して病院へ搬送しない制度が存在する。一方日本では、明らかに予後が見込めず、また延命処置を希望されないなどの場合でも、心肺蘇生を継続し医療機関へ搬送されることがある。将来、開発したスコアが救急医療おいて活用されるようになれば、心肺蘇生に対する考え方を、検討するきっかけとなることが期待される。また、心原性院外心肺停止患者に対して、病院への搬送直後という医療の極めて早期段階での高精度な予後予測が可能になる。「救急診療の現場では、経皮的人工心肺補助装置など体への負担が非常に大きい治療が必要な場合があるが、開発したスコアを元に正確な予後予測ができれば、高度先進医療に踏み切る基準にもなり得る」と、研究グループは述べている。
▼関連リンク
・大阪公立大学 最新の研究成果




