淡明細胞型腎細胞がん、地域により発症頻度が違う要因は未解明
国立がん研究センターは5月14日、発症頻度の異なる日本を含む世界11か国の腎細胞がん(淡明細胞型腎細胞がん)962症例の全ゲノム解析から発がん要因の解析を行ったと発表した。この研究は、同センター研究所がんゲノミクス研究分野分野長の柴田龍弘(兼 東京大学医科学研究所附属ヒトゲノム解析センターゲノム医科学分野教授)、英国サンガー研究所、WHO国際がん研究機関(International Agency for Research on Cancer:IARC)らの研究グループによるもの。研究成果は、「Nature」に掲載されており、研究データは国際がんゲノムコンソーシアム(ICGC-ARGO)に登録され公開される。
画像はリリースより
(詳細は▼関連リンクからご確認ください)
腎臓がんは「腎細胞がん」と「腎盂(う)がん」に分けられ、「腎細胞がん」が腎臓がんの8割程度を占める。腎細胞がんは、細胞形態からさまざまなタイプ(組織型)に分けられるが、淡明細胞型腎細胞がんは最も頻度が高く、腎細胞がん全体の60~75%程度を占める。その発症頻度は地域ごとに大きく異なることがWHOから報告されている。チェコやリトアニアをはじめとする中欧・北欧で特に罹患率が高く、ここ数十年では高所得国での罹患率が増加しており、日本においてもその罹患率は増加傾向にある。発症の危険因子として喫煙、肥満、高血圧、糖尿病が知られているが、これらの因子の関与は50%未満の症例に限られているとも言われており、地域ごとの腎細胞がんの発症頻度の違いは十分説明できていなかった。
11か国962症例の全ゲノムデータから突然変異を検出、変異シグネチャー解析を実施
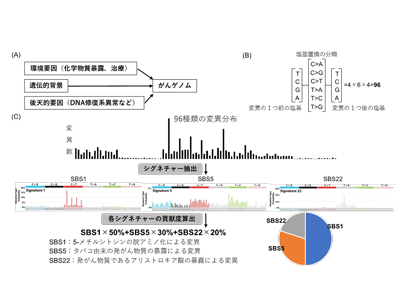
がんはさまざまな要因によって正常細胞のゲノムに異常が蓄積して発症することがわかっている。点変異のような突然変異はがんドライバー遺伝子の活性化や不活性化を来す主要なゲノム異常の一つだが、近年の大規模ながんゲノム解析から、突然変異の起こり方には一定のパターンがあることが明らかになってきた。こうしたパターンは変異シグネチャーと呼ばれ、喫煙や紫外線曝露といったさまざまな環境要因と遺伝的背景によって異なることも知られている。中でも点変異のシグネチャーはSingle Base Substitution Signature (SBS)と呼ばれている。
今回、淡明細胞型腎細胞がんの発症頻度の異なる11か国から962症例のサンプルを収集し、全ゲノム解析を行った。症例数の内訳は日本36症例、イギリス115症例、チェコ259症例、セルビア69症例、リトアニア16症例、ルーマニア64症例、ポーランド13症例、ロシア216症例、カナダ73症例、ブラジル96症例、タイ5症例。全ゲノム解析データから突然変異を検出し、複数の解析ツールを用いて変異シグネチャーを抽出した。その後、地域ごと、臨床背景ごとに変異シグネチャーの分布に有意差があるかについて検討を行った。
日本人淡明細胞型腎細胞がん患者の7割で検出の変異シグネチャー、他国は非常にまれ
変異シグネチャー解析の結果、日本の淡明細胞型腎細胞がんの72%の症例でSBS12が検出されたが、一方他国では2%程度の症例に留まっていた。また、以前の遺伝子解析研究で、日本人の肝細胞がんにおいても同様にSBS12の検出が多いことが示されている。これらの結果から、日本での腎細胞がんおよび肝細胞がんにおけるSBS12を誘発する発がん物質への曝露頻度は高く、他国では非常にまれであることがわかった。SBS12を誘発する要因は現在のところ不明だが、遺伝子変異パターンから外因性の発がん物質(環境要因)である可能性が高いことが示唆された。なお日本人に多く見られるアルコールからアルデヒドへの代謝が滞るアルデヒド脱水素酵素2型のタイプと、今回検出されたSBS12との関連は明らかではなかった。
加齢/喫煙と相関する変異シグネチャー検出、肥満/高血圧/糖尿病では検出されず
淡明細胞型腎細胞がんの発症に至る危険因子には、加齢、喫煙、肥満、高血圧、糖尿病などが知られている。今回検討された変異シグネチャー解析では、加齢、喫煙と相関する変異シグネチャーが検出された。特に喫煙と相関していたSBS4は既に他のがん種においてたばこ由来の発がん物質が原因であることが示されている。その一方で、肥満、高血圧、糖尿病などの危険因子と特定の変異シグネチャーとの関連は観察されなかった。この結果から、肥満や高血圧や糖尿病の危険因子は直接的に遺伝子変異を来さないようなメカニズムで発がんに寄与している可能性が示唆された。
アリストロキア酸の曝露、がんドライバー遺伝子の突然変異に強く関与
淡明細胞型腎細胞がんで頻繁に突然変異するがん遺伝子として知られているVHL、PBRM1、SETD2、BAP1を含む136の遺伝子で、合計1,913のがんドライバー変異が見つかった。これらの遺伝子における変異の頻度は、各国で大きな差は見られなかった。日本人症例で多く検出されたSBS12は、がんドライバー遺伝子変異に特に多いわけではなかった。この理由としては、まだSBS12を持つ症例の全ゲノム解析データが少なく、十分な統計解析ができなかったことが考えられる。一方で淡明細胞型腎細胞がんの極めて強い危険因子であるアリストロキア酸に曝露された症例では、がんドライバー遺伝子にもアリストロキア酸関連の変異パターンが検出され、アリストロキア酸ががんドライバー遺伝子の突然変異に強く関与していることが明らかになった。
日本症例の特徴的な変異パターン、原因物質や誘発されるドライバー異常解明へ
今回の研究は、食道扁平上皮がんに次いで行われた全ゲノム解析を用いた国際的な大規模がん疫学研究であり、各国の発がん分子機構の違いが明らかになり、疫学研究における全ゲノム解析の有用性を改めて示した。特に日本症例から特徴的な変異パターンが発見された。原因となる物質は現在のところわかっていないが、その解明に向けて多施設共同研究によって国内の各地域からサンプルを集め、全ゲノム解析を行う研究計画を進めている。「今後の研究でその原因物質やこの変異パターンによって誘発されるドライバー異常が明らかになれば、日本における淡明細胞型腎細胞がんの新たな予防法や治療法の開発につながると期待される」と、研究グループは述べている。
▼関連リンク
・国立がん研究センター プレスリリース




