末梢臓器でのレビー小体進展経路には不明な点が多い
東邦大学は3月18日、大唾液腺と心臓2領域の交感神経障害を呈するパーキンソン病(Parkinson’s disease:PD)患者が、より高齢で非運動症状が進行しており、病態進行に年齢が関わる可能性を明らかにしたと発表した。この研究は、同大医学部内科学講座神経内科学分野の蝦名潤哉助教(任期)と狩野修教授、同大放射線医学講座の水村直臨床教授らの研究グループによるもの。研究成果は、「Journal of the Neurological Sciences」でオンライン掲載されている。
画像はリリースより
(詳細は▼関連リンクからご確認ください)
PDは、運動緩慢、静止時振戦や筋強剛を主体とする進行性変性性運動障害疾患。原因タンパク質は、αシヌクレインの異常凝集に伴うレビー小体だ。レビー小体は中枢神経系のみならず、消化管や心臓等の末梢臓器にも好発し、123I-metaiodobenzylguanidine(MIBG)心筋シンチグラフィー検査による心臓交感神経障害はレビー小体の存在を裏付けることが病理学的検討で知られている。現在、PDの病態進展仮説として、Body-first vs. Brain-first仮説が注目されている。同仮説は、MIBG心筋シンチグラフィー検査等の放射線学的検査を用い、パーキンソン病の前駆症状と考えられるレム睡眠行動異常の有無(運動症状より先に出現するか後に出現するか)を基に、腸管から進展するタイプ(Body-firstタイプ=ボトムアップタイプ)と中枢から進展するタイプ(Brain-firstタイプ=トップダウンタイプ)に分かれるとする仮説。しかし、末梢臓器におけるレビー小体の進展経路に不明な点が多いのが実情だ。
PDを3群に分類、臨床症状を検討
研究グループは先行研究により、PD患者の耳下腺・顎下腺交感神経障害を報告した。そこで今回の研究では、心臓と大唾液腺2領域に交感神経障害を有するPD患者で、より病態進展し臨床症状が進行しているのではないかと仮定し検証した。
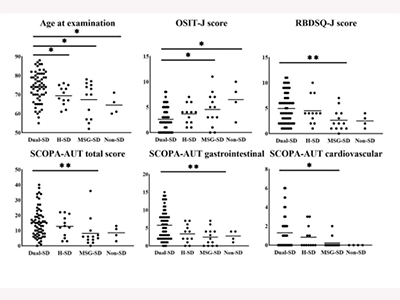
今回の対象は、PD群90名と対照群30名。検査時年齢、罹病期間、MMSEによる認知機能、OSIT-Jを用いた嗅覚障害、RBDSQ-Jを用いた質問紙票によるレム睡眠行動異常、質問紙票による自律神経障害評価(SCOPA-AUT)、PD重症度のHoehn-Yahr分類、非運動症状、ADL、運動症状評価尺度のMDS-UPDRS partⅠ-Ⅲを評価した。耳下腺および顎下腺、心臓のMIBG集積をPD群と対照群で比較し、感度と特異度からカットオフ値を算出。PD群を大唾液腺と心臓2領域の交感神経障害を有するdual-SD群、単一交感神経障害群(single-SD群)、非MIBG集積低下群(non-SD群)に分類し、臨床評価項目を比較した。dual-SD群と他群を比較し、年齢や性別、罹病期間といったPDの進展に影響を与えると考えられる指標を変数として、多重ロジスティック回帰分析を行った。
大唾液腺と心臓の交感神経障害PD群、高齢・重度の嗅覚障害・非運動症状の進行など
研究の結果、対照群と比較し、PD群で耳下腺・顎下腺、心臓MIBG集積いずれも有意に低下していた(耳下腺後期像:p=0.006、顎下腺後期像:p=0.001、心臓後期像:p<0.001)。後期像の耳下腺・顎下腺、心臓MIBG集積の感度および特異度(カットオフ値)はそれぞれ、耳下腺:64.4%/63.3%、顎下腺:75.6%/56.7%、心臓:81.1%/90.0%だった。感度・特異度によるカットオフ値からdual-SD群が61名、single-SD群25名(MSG-SD13名、H-SD群12名)、non-SD群4名に分類された。これらの群間で臨床評価項目を比較すると、dual-SD群は他群よりもより高齢で嗅覚障害が重度で、レム睡眠行動異常を有する可能性が高く、自律神経障害が重度で、非運動症状が進行している可能性が示唆された。 一方、認知機能や罹病期間、運動症状の程度は他群と同等だった。多重ロジスティック回帰分析でdual-SD群と他群を比較すると年齢が寄与していることがわかった(dual-SD群 vs. single-/non-SD群:β=0.106、p=0.001、オッズ比1.112、95%信頼区間1.043-1.187)。
大唾液腺-甲状腺-心臓の末梢臓器のMIBG集積関連の検討、PD病態進展に寄与する可能性
今回の研究により、大唾液腺と心臓2領域の交感神経障害を有するPDで非運動症状が進行していることが判明し、すなわち、レビー小体の広範な分布を示唆するのではないかと研究グループは考えた。自律神経障害は、運動症状の主病態であるドパミン神経系変性から独立して進行する可能性があり、病態進展に年齢が影響している可能性が示唆された。近年、PDの病態進展仮説として注目されているBody-first vs. Brain-first仮説は、PDの前駆症状の可能性が高いレム睡眠行動異常が運動症状出現以前に見られるか、あるいは、運動症状出現後に見られるかによって、心臓交感神経障害を有するPDは腸管から中枢へ上行する経路(Body-firstタイプ=ボトムアップタイプ)と中枢から進展する経路(Brain-firstタイプ=トップタウンタイプ)に分類されるとするものだ。また、過去の病理学的検討では、特発性レム睡眠行動異常症患者の顎下腺からαシヌクレイン病理が検出されたとする報告や、PD患者の顎下腺にもαシヌクレイン病理が好発することが報告されている。さらに、甲状腺と心臓MIBG集積が相関することが報告されている。しかし、研究グループは先行研究において心臓と大唾液腺MIBG集積が相関しないことを報告した。すなわち、心臓と大唾液腺MIBG集積は、PDの交感神経変性レベルの差やPDの病態進展経路の違いを反映しているのではないかと考えられる。このことは、甲状腺と心臓は星状神経節、耳下腺・顎下腺は上頸神経節と、交感神経節支配が異なる点が影響しているのではないかと考えられるという。
現時点では、大唾液腺MIBG集積低下を伴うPDがBody-firstタイプなのかBrain-firstタイプなのか判断するには十分な検討がなされていない。今後、大唾液腺-甲状腺-心臓の末梢臓器におけるMIBG集積の関連を検討することが、PD病態進展に寄与する可能性がある。また、PDと臨床症状が類似する非典型パーキンソニズムや遺伝性パーキンソン病との比較も重要と考えられる、と研究グループは述べている。
▼関連リンク
・東邦大学 プレスリリース



