MetS診断基準による虚血性心疾患、脳卒中予測能を検討した報告はなかった
新潟大学は3月8日、国内医療ビッグデータを分析し、メタボリックシンドローム(MetS)診断基準を構成する各項目(=ウエスト周囲長(WC)、血圧、血糖、血中脂質)の基準値を、実際に心血管疾患(虚血性心疾患、脳卒中)を起こしたか否かの結果に基づいて再設定、その修正診断基準を作成し、この新基準を用いることで、現行基準では9割見逃されていた心血管疾患の高リスク女性を5割程度スクリーニングできるようになり、見逃しを大幅に減らせることがわかったと発表した。この研究は、同大大学院医歯学総合研究科血液・内分泌・代謝内科学研究室の山﨑友里恵医師、藤原和哉准教授、曽根博仁教授らの研究グループによるもの。研究成果は、「Journal of Atherosclerosis and Thrombosis」のオンライン版に掲載されている。
画像はリリースより
(詳細は▼関連リンクからご確認ください)
現在、特定健診において、心血管疾患高リスク者スクリーニングの目的で広く診断されているMetSは、腹部肥満、高血糖、血中脂質異常、高血圧を複数重ね持ち、虚血性心疾患、脳卒中などの動脈硬化疾患リスクが高まっている危険な状態である。現在、MetS診断基準は複数存在し、世界的に用いられるIDF(国際糖尿病連盟)基準、米国(NCEP-ATPⅢ)基準の他、日本では独自の診断基準で診断されている。これらの基準の主な違いは、WCを診断に必須の項目とするか、構成各項目の基準値に男女差を設けるか、あるいはそれらの基準値自体の違いであるが、国や人種別の基準値が必要かどうかなども含め、長年議論が続いてきた。
虚血性心疾患、脳卒中は、いずれも発症すると大きくQOL(生活の質)を低下させるにも関わらず、MetS診断基準による、両者を合わせた予測能を検討した報告はほとんどなかった。さらに、MetS診断基準の各構成項目の基準値を、縦断観察に基づく心血管疾患発症予測に最適化した場合、MetSの心血管疾患予測性能がどの程度改善するかも不明だった。
約56万人を追跡、心血管疾患発症予測のための各MetS最適値を算出
研究グループは今回、株式会社JMDCと共同で、2008年~2016年に健診を受け、過去に虚血性心疾患、脳卒中の既往のない18~74歳の56万5,079人(平均45.6歳)を対象に、虚血性心疾患や脳卒中(以後:心血管疾患)を発症したかを追跡し、MetSの日本基準、国際基準(IDF基準、NCEP-ATPⅢ基準)の心血管疾患発症の予測能を検討した。さらに、MetS診断基準の構成項目それぞれに関して、心血管疾患発症予測のための最適値を算出してMetS修正新基準を作成し、心血管疾患の予測がどの程度改善するのかを検討した。
心血管疾患予測のためのWC最適値は男性83cm、女性77cmと短縮
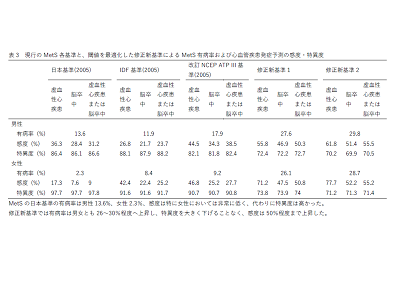
追跡期間5.2年(中央値)に男性3,934例、女性893例が心血管疾患を発症した。心血管疾患を予測するための最適値は、男女それぞれ、WCが83cmと77cm(現行は男性85cm、女性90cm)か、トリグリセリド値が130mg/dlと90mg/dl、HDLコレステロール値が50mg/dlと65mg/dl、血圧が130/80mmHgと120/80mmHg、空腹時血糖値が100mg/dlと90mg/dlであるとわかった。心血管疾患発症リスクは、既存の各MetS診断基準、修正新基準のいずれにおいても2.0〜2.7倍と大差を認めなかった。
新基準ではスクリーニング性能が改善、女性で見逃し9割から5割へと顕著
一方、MetSの有病率は、現行日本基準では男性13.6%、女性2.3%だったものが、修正新基準では男女とも26~30%程度へと大幅に上昇した。心血管疾患の感度は、日本基準で男性31.2%、女性9.0%から、男女とも50〜55%へ大きく上昇した。一方、特異度は男性86.6%、女性97.8%から、男女とも70〜74%へと低下した。これまでの基準では女性の9割、男性の7割あった虚血性心疾患高リスク者の見逃しを、男女ともに約5割まで大幅に減らすことができることがわかった。
心血管疾患に対するMetS診断基準の予測能力は、新基準を含む診断基準間で大きな差はみられなかった。しかし、構成項目各基準値を最適化した修正新基準は、現行の基準と比較して、特異度を大幅に低下させることなく有病率と感度を大きく増加させたことから、MetSの本来の主目的である心血管疾患高リスク者のスクリーニングのための性能がかなり改善できることが示された。加えて、従来MetS診断に必須項目とされていたWCは、必須項目にしなくても、心血管疾患高リスク者のスクリーニング能力は変わらないことも明らかになった。
「WCを必須項目」とすると、非肥満者での高リスク集団を見落とす可能性
現在、WCの基準値は世界的に、人種・男女別に決定されているが、血圧、血糖値、トリグリセリド値、HDLコレステロール値すべての項目においても人種・男女差が存在することが示唆され、日本人においては、今回の研究結果から得られた基準値を使用することで、大幅に見逃しが少ないスクリーニングが可能となることが示された。また内臓脂肪の指標であるウエスト周囲長は、現在MetS診断のための必須項目となっているが、日本人では複数の危険因子を有する非肥満者の有病率が高いとする報告もあり、MetS診断基準においてWCを必須項目とすることは、非肥満者における心血管疾患の高リスク集団を見落とす可能性もあることが示された。
新基準を使用した場合の医療費への影響を今後検討
今回、働き盛りの約56万人が対象だったため、男女別に、MetSの各構成項目を細分化して詳細に分析することが可能になった。また、約5年間にわたり、実際に心血管疾患を起こした人と起こさなかった人を特定することにより、実際に発症リスクの高いかどうかを見分ける基準値を再設定することができた。また、従来のレセプトデータベースを利用した研究の多くは、請求に使われた病名(保険病名)を利用していたが、現実には、診断前検査実施の必要性などから、確実な診断がつく前に病名を付けることなどが多く、保険病名から真の疾患発症を正確に把握することは困難だった。今回はその保険病名のみに頼らず、診療内容を精査し、薬物治療や治療処置を捕捉することで、虚血性心疾患、脳卒中の確実な発症者を漏れなく高精度で特定することができた。「今後は、特定健診に、現行基準の代わりに修正新基準を使用した場合の国民医療費への影響の比較なども含めて検討していきたい」と、研究グループは述べている。
▼関連リンク
・新潟大学 ニュース




