巣状分節性糸球体硬化症、腎移植後再発の病因とされる血中の液性因子は未解明
東京女子医科大学は2月6日、抗ネフリン抗体が巣状分節性糸球体硬化症(focal segmental glomerulo-sclerosis:FSGS)の腎移植後再発の病因である可能性を解明したと発表した。この研究は、同大腎臓小児科の服部元史教授、北海道大学病院泌尿器科の堀田記世彦講師、東邦大学医学部腎臓学講座の濱崎祐子教授らの研究グループによるもの。研究成果は、「Kidney International」に掲載されている。
画像はリリースより
(詳細は▼関連リンクからご確認ください)
難治性ネフローゼ症候群である巣状分節性糸球体硬化症は、ステロイドが奏功せずに末期の腎不全に進行する。そして腎移植後にも高い確率で再発し移植腎機能廃絶に至るという希少難病である。1972年に腎移植後再発の病因として患者血液中に存在するタンパク尿惹起液性因子(液性因子)の可能性が推定されていたが、現在まで液性因子は同定されていない。
抗ネフリン抗体が液性因子であるかを検証
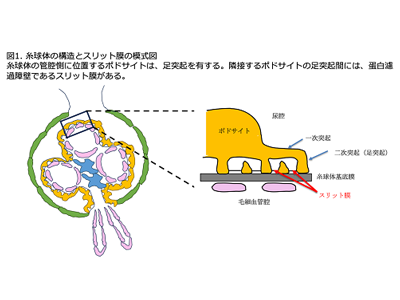
ネフローゼ症候群は、糸球体濾過障壁を構成するポドサイトの異常により発症するが、最近、ステロイド反応性ネフローゼ症候群の一部でポドサイトの足突起間に存在するスリット膜を構成するタンパク質であるネフリンに対する自己抗体の関与が報告されていた。
研究グループは、腎移植後FSGS再発を呈した1症例の血液中に抗ネフリン抗体を証明し、移植腎の血流再開後1時間の生検組織(1h生検)でネフリンと共局在するIgG(抗ネフリン抗体)の沈着を認め、抗ネフリン抗体が液性因子である可能性を示した。そこで、上記の抗ネフリン抗体が液性因子である可能性を検証するために、血液中の抗ネフリン抗体を定量的に測定するELISAシステムを確立し、多施設研究で腎移植を施行した小児FSGS患者を対象として解析を行った。
この研究では、1986年から2022年までに、東京女子医科大学腎臓小児科、北海道大学病院泌尿器科、東邦大学医療センター大森病院腎センターで、小児期発症のFSGSにより末期腎不全に至り腎移植を受けた109例の日本人患者の中から、二次性FSGSと遺伝子解析を行っていない患者を除き、移植前または移植後再発中の血液と移植腎生検検体を保存してあった患者(移植後FSGS再発11例、移植後FSGS非再発3例、遺伝性FSGS9例)を対象として解析を行った。
移植後FSGS再発例の全例で抗ネフリン抗体価が高値、非再発例と遺伝性FSGSは低値
解析した項目は、ELISAによる血液中の抗ネフリン抗体価と、二重蛍光免疫染色による移植腎生検組織の観察である。二重蛍光免疫染色では、IgGとネフリン、リン酸化ネフリン、リン酸化ネフリンのアダプタータンパク質でエンドサイトーシスに関わる分子であるSrc homology and collagen homology A(ShcA)を観察した。全ての二重蛍光免疫染色は、超解像顕微鏡(SIM)で観察した。
抗ネフリン抗体価は、移植後FSGS再発例の全例でカットオフ値(231 U/mL、健常コントロール13例、疾患コントロール:膜性腎症13例、ループス腎炎4例の最高値)より高値(中央値[四分位範囲]899[831,1292]U/mL)だったが、移植後FSGS非再発例と遺伝性FSGSは全例カットオフ値以下(陰性)だった。
移植腎生検組織、移植後FSGS再発例でネフリンと共局在する点状IgG沈着
移植腎生検組織では、移植後FSGS再発例の全例で、1h生検および再発中の移植腎生検検体でネフリンと共局在する点状のIgGの沈着を認めた。一方、腎移植後FSGS非再発例と遺伝性FSGSの移植腎生検検体では、IgGの沈着を認めなかった。また、腎移植後FSGS再発症例の1h生検または再発中の移植腎生検検体で、リン酸化ネフリンとShcAの発現の亢進を認めた。
FSGS再発後の寛解例、抗ネフリン抗体価は再発中から有意に減少
腎移植後FSGS再発例において、FSGSが寛解した(タンパク尿が消失した)患者では、寛解後の血清の抗ネフリン抗体価は再発中に比べて有意に減少していた。
移植後FSGS再発例で寛解した症例の寛解後の移植腎生検では、IgGの沈着が消失し、リン酸化ネフリンやShcAの発現は寛解後に低下し、足突起も正常化していることを確認した。
抗ネフリン抗体を標的とした治療の有効性を示唆、背後にある免疫異常の解明へ
今回の研究により、抗ネフリン抗体が腎移植後FSGS再発の病因(液性因子)である可能性を見出した。
これまでは治療のターゲットが不明という全くの暗闇状態と言える中、腎移植後FSGS再発に対する治療がなされてきた。しかしこれからは、抗ネフリン抗体(自己抗体)をターゲットとした治療、すなわち、「抗ネフリン抗体の除去(血漿交換療法、免疫吸着療法)」と「抗ネフリン抗体の産生抑制(ステロイド、カルシニューリン阻害薬、ミコフェノール酸モフェチル、リツキシマブなど)」を、個々の患者の抗ネフリン抗体レベルに応じて治療(予防的治療も含む)することが可能となった。
「現在はさらに、抗ネフリン抗体産生の背後にある免疫異常の解明に取り組んでいる。ここで免疫異常が解明されるとすれば新たな治療法の開発につながると期待されている」と、研究グループは述べている。
▼関連リンク
・東京女子医科大学 プレスリリース



