高血圧診療の質の向上を目指し、J-DOMEと共同調査を実施
横浜市立大学は8月29日、かりつけ医に定期的に通院している高血圧患者の血圧管理が不十分であることを明らかにしたと発表した。この研究は、同大大学院医学研究科の小林一雄医師(研究当時、現 相模原医師会・神奈川県内科医学会 高血圧腎疾患対策委員会委員長、内科クリニックこばやし院長)、循環器・腎臓・高血圧内科学 田村功一主任教授、神奈川県内科医学会(金森晃会長)らの研究グループによるもの。研究成果は、「Hypertension Research」に掲載されている。
画像はリリースより
(詳細は▼関連リンクからご確認ください)
高血圧診療は有効で安価な治療があるにも関わらず管理良好患者は4分の1と低く、Hypertension Paradoxと呼ばれている。さらなる高血圧診療の質の向上を目指し、神奈川県内科医学会高血圧腎疾患対策委員会では、実地医家における高血圧診療の実態調査(2011年、2014年)を実施し、収縮期血圧の改善傾向、Caチャンネルブロッカー、アンジオテンシンⅡ受容体ブロッカーの使用頻度が増加する一方で、利尿薬使用が広まらない現状などを報告してきた。
研究グループは今回、日本医師会主導のかかりつけ医診療データベース研究「J-DOME」との共同研究により、高血圧治療ガイドライン2019(JSH2019)改定後の調査を実施した。
厳格な基準の患者の目標達成率は低く、過去10年間で改善見られず
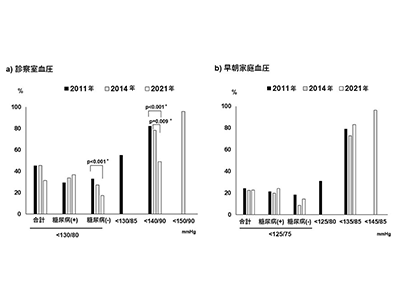
研究では、2021年9月~2022年3月までにJ-DOMEに登録された高血圧患者(糖尿病合併も含む)のうち、神奈川県の医療機関から登録された患者830人を2021年調査の対象とした。さらに、神奈川県内科医学会が過去に実施した2011年調査826人、2014年調査1,098人を比較対象として解析に加えた。
JSH2019では病態別に目標血圧が設定されており、目標血圧別にその達成率を解析した。2021年の調査では、緩い基準(診察室血圧<140/90mmHg)の患者では診察室血圧目標達成率は47%であり、過去の調査よりも低くなっていたが、家庭血圧目標達成率は83%と改善しており、家庭血圧重視の姿勢が推測された。
一方、厳格な基準(診察室血圧<130/80mmHg)の患者の目標達成率は診察室30%、家庭血圧19%と極めて低く、しかも過去10年間で改善は見られなかったという。
診察室血圧目標達成率、ガイドライン改定に伴い18%に低下
真のHypertension Paradoxはこの厳格基準の患者に存在すると考えられ、そこには2つの特徴的症例群が考えられた。1つ目は、JSH2019にて厳格化された患者だ。JSH2014の基準であれば54%であった診察室血圧目標達成率がガイドライン改定に伴い18%まで低下した。基準不変患者と比べ厳格化患者では、ハイリスクではない、合併症の少ない中年若年が中心だった。
平均降圧薬数は1.7で過去より減、3剤以上併用患者は13%で利尿薬などの使用低下
2つ目は、以前より厳格な管理が求められている糖尿病、およびタンパク尿陽性の慢性腎臓病(CKD)の患者だ。この症例群に対する一つの希望はSGLT2阻害薬であり、傾向スコアマッチング解析ではSGLT2阻害薬使用症例にて目標達成率が11%高くなっていた。
また、2021年調査では平均降圧薬数が1.7と過去の調査と比較して減っており、ARB、αブロッカー、利尿薬の使用頻度が低下していた。3剤以上併用した患者はわずか13%で、2剤以下の薬剤のみで血圧管理が不十分な症例が60%だった。薬剤を増やさないClinical inertia(クリニカルイナーシャ)が大きな問題と考えられたとしている。
厳格な血圧管理を必要とする患者を中心に、高血圧診療向上活動を行うことが必要
今回の研究により、比較的緩やかな目標値が設定されている患者では、ある程度の目標達成率が認められたことから、今後の高血圧診療向上の活動については、厳格な血圧管理が求められている患者を重点対象として活動を展開していく必要がある。
また、有効かつ合併症改善のエビデンスも有する利尿薬については、過去の使用推進活動にも関わらず、その利用が低下していた。利尿薬による副作用などが、利用の低下の主な理由と考えられるが、今後、利尿薬に代わる、CCB、ARBに次ぐ第3の有効な降圧薬を探索する必要がある。さらなる血圧管理を目指し、実臨床における調査を今後も継続していくと、研究グループは述べている。
▼関連リンク
・横浜市立大学 プレスリリース




