2018年4月導入のASP加算、効果を全国レベルで検討
国立成育医療研究センターは4月26日、レセプト(診療報酬明細書)情報・特定健診等情報データベースの約55万人の情報を用いて、2018年4月に新たに導入された小児抗菌薬適正使用支援(ASP)加算に関する調査を行った結果を発表した。この研究は、同センター社会医学研究部臨床疫学・ヘルスサービス研究室の大久保祐輔室長、浜松医科大学小児科学講座の宮入烈教授らの研究グループによるもの。研究成果は、「International Journal of Epidemiology」に掲載されている。
画像はリリースより
(詳細は▼関連リンクからご確認ください)
抗菌薬の安易な処方は薬剤耐性を誘導し、薬剤耐性菌の増加は公衆衛生上の大きな問題となっている。これまで研究グループは、小児を対象とした全国規模の調査を行い、抗菌薬の処方は乳幼児期(1~5歳)に多く、第三世代セファロスポリン系、マクロライド系抗菌薬といった広域抗菌薬が気道感染症に対して多く用いられる傾向があることを明らかにしてきた。このため、ウイルス感染症の多い乳幼児への内服抗菌薬の処方を減らすことは、薬剤耐性(AMR)対策において重要なターゲットと考えられ、2018年4月からはASP加算が新たな医療政策として開始された。しかし、ASP加算の導入効果を全国レベルで検討した研究はなかった。
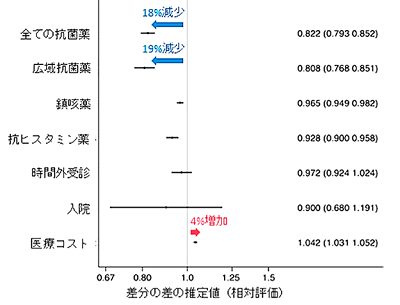
ASP加算を導入したクリニックで抗菌薬投与が18%相当減
レセプト(診療報酬明細書)情報・特定健診等情報データベース(NDB)を用いて2016年度に1歳未満であった約55万人の小児を対象にデータ分析を行った。2016〜2018年度の3年間で、約900万件の感染症に関連した受診が約1万の医療機関であった。この集団において約3割の医療機関でASP加算が導入され、合計2.5億円の診療報酬がASP加算として利用された。
ASP加算を導入したクリニック(介入群)と導入しなかったクリニック(コントロール群)では患者層が大きくことなるため、受診した患者層などの変数を用いてクリニック同士を傾向スコアを用いてマッチング(Propensity-score matching)させた。そして、クリニックでの加算の有無、医療政策の導入前後(2017 vs. 2018)の抗菌薬の処方率を、差分の差(difference-in-differences)法で ASP 加算の効果を分析した。
ASP加算をしたグループ(介入群)では、抗菌薬投与が228.6 DOTs/1000 cases (95%CI, -272.4 to -184.9)減少していた(18%減相当)。また、広域抗菌薬の処方率は19%相対減少していた。さらに、鎮咳薬・抗ヒスタミン薬といった呼吸器症状に対する処方薬もわずかに減少した。一方で、時間外受診・入院率はほとんど変化が認められず、医療コストは4%上昇した。
研究から、ASP加算は比較的安全に抗菌薬適正使用を推進する政策となりうることが示された。公的医療保険を導入している他国へのモデルになりうる結果と考えられるという。「一方、ASP加算の長期的な効果、2020年以降の対象年齢の拡大に伴う政策効果、AMRとしての妥当な価格の評価に関しては、引き続き検証する必要がある」と研究グループは述べている。
▼関連リンク
・国立成育医療研究センター プレスリリース



