抗凝固療法による腎機能と出血イベントの関係に着目して解析を実施
熊本大学は3月17日、心房細動を合併した安定冠動脈疾患患者における抗凝固薬の効果を示した大規模臨床研究であるAFIRE研究のサブ解析の結果、抗凝固療法では腎機能や、投薬開始からの時間の経過によって出血リスクが変化することがわかったと発表した。この研究は、熊本大学病院総合診療科の松井邦彦教授、熊本大学小川久雄学長(元国立循環器病研究センター理事長)、宮崎大学医学部内科学講座循環器腎臓内科学分野の海北幸一教授(元熊本大学大学院生命科学研究部循環器内科学准教授)、東北大学大学院医学系研究科循環器内科学の安田聡教授(元国立循環器病研究センター副院長)を主要メンバーとする日本人研究グループによるもの。研究成果は、「BMC Medicine」に掲載されている。
画像はリリースより
(詳細は▼関連リンクからご確認ください)
抗凝固療法を行う患者は、年々増加しつつある。抗凝固薬療法は、いわゆる血液を「さらさら」にする作用により、体の中で血栓が形成されることを防ぐ目的で行われる。一方で、出血のリスクは高まる。出血の程度は、脳出血等の生命予後に関わる重篤なものから、鼻出血等の軽度のものまで、さまざまな種類がある。一般的に、腎機能が低下した患者は出血リスクが高まることが知られている上に、腎機能が低下した患者に抗凝固薬を使用すると、出血リスクがさらに高まることがわかっている。そのため使用がためらわれることもあるが、リスクを承知の上で、処方が必要と判断される場合も多くある。
また、抗凝固薬に関した臨床研究のほとんどでは、出血等のイベントが発生した後、以降の観察が中止されるために、その後の状況を知ることはできない。多くの場合は、血栓ができることを防ぐために、出血が生じた後も抗凝固薬の服薬を継続することが望ましいと考えられる。しかし、出血のために、患者側、医師側それぞれの考えで、服薬の継続がためらわれてしまうことがある。また、服薬継続により出血を繰り返してしまうこともある。
研究グループは今回、AFIRE研究に参加した2,092人のデータを用いて、抗凝固薬(リバーロキサバン)を服用中の患者における腎機能と出血イベントの関係に着目し、さらなる解析を行った。AFIRE研究は、日本の294施設が参加して行われた、ランダム化比較試験。出血等のイベントが発生した後も服薬と観察を続け、腎機能の違いで出血イベントの発生リスクが異なるかということについて、解析を行った。
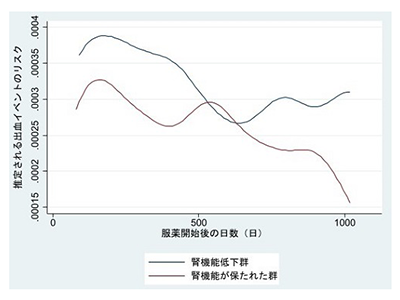
抗凝固療法で腎機能が保たれている場合は、一時的に上がった出血リスクも時間経過とともに低下
今回の研究により、繰り返す出血を考慮した解析では、考慮しない解析の結果と比べ、腎機能が低下した群と保たれた群での見積もられたイベントリスクの違いが、さらに大きくなることがわかった。また、投薬開始の時間の経過とともに、出血リスクは変化していくことも示された。腎機能の状況に関わらず、抗凝固薬の投薬開始後に、出血リスクは一時的に高まる。腎機能が保たれている症例では、投薬開始からの時間の経過とともに、そのリスクは低下した。しかし、腎機能が低下している症例では、時間が経過しても出血リスクは高いままだった。
多くは抗凝固療法の継続が望ましい、成果は治療方針決定時の科学的根拠となる可能性
今回の研究結果では、これまで知られていたように、腎機能が抗凝固療法による出血リスクに大きく影響することが確認され、さらに強調されることになった。抗凝固薬の服用中に出血が生じても、重篤な出血である場合を除き、引き続き抗凝固薬の服用を継続することが望ましいと考えられる。しかし、特に腎機能が低下した症例での服薬継続は、出血リスクと期待される利益を比較検討の上、より慎重な判断が求められる。
「近年、患者と医師が一緒になって方針を決めるshared decision making(共同意思決定)の重要性がいわれている。その過程において、本研究の結果は科学的な知見として、重要な役割を果たすことが期待される」と、研究グループは述べている。
▼関連リンク
・熊本大学 プレスリリース



