日本のクロザピン処方率は諸外国の10分の1未満、要因を明らかに
国立精神・神経医療研究センター(NCNP)は11月26日、クロザピン治療を行う体制がある病院の患者の退院時処方調査を行い、治療抵抗性統合失調症診断率を高めることが、クロザピン処方率を高めることに寄与する可能性が示唆されたと発表した。この研究は、同研究センター精神保健研究所精神疾患病態研究部の橋本亮太部長、獨協医科大学医学部精神神経科学の古郡規雄准教授らの研究グループによるもの。研究成果は、「Neuropsychopharmacology Reports」オンライン版に掲載されている。
画像はリリースより
日本の統合失調症患者は約80万人程度であり、治療抵抗性統合失調症はそのうち約30%に認められると言われている。治療抵抗性統合失調症は、4週間以上にわたり、2種類以上の十分な用量の抗精神病薬を服用しても十分に改善しない統合失調症と定義されている。現在、治療抵抗性統合失調症に唯一適応があるのがクロザピンであり、統合失調症薬物治療ガイドラインにおいてもクロザピン治療は強く推奨されている。厚生労働省は治療抵抗性統合失調症患者の25%にクロザピン治療を行うようにするという目標を立てている。
しかし、日本におけるクロザピンの処方件数は2020年に1万110件の処方と非常に低く、諸外国の10分の1未満と極めて低い処方率となっている。その理由の一つとして、クロザピンには約1%の患者に重篤な副作用である無顆粒球症があるため、安全に処方するための規制が諸外国と比較して非常に厳しいということが挙げられている。そこで、2021年6月3日に添付文書が改訂され諸外国並みの規制になった。しかし、クロザピンの処方率の低さに関連する要因については明らかでなく、クロザピン治療の普及のためには、この要因を明らかにすることが求められている。これまで、クロザピンの普及を進めるために必要なクロザピンの処方率と治療抵抗性統合失調症の診断率のばらつきの実態や、その関連についての検討について報告はなかった。
49病院の患者1,852人、退院時処方調査
今回、精神科医療の普及と教育に対するガイドラインの効果に関する研究(EGUIDEプロジェクト)によるオールジャパンでの多施設共同研究体制のもと、精神科医218人が受講したクロザピン治療を行う体制がある49病院1,852人の患者の退院時処方調査を実施。病院毎の治療抵抗性統合失調症の診断の検討についての退院サマリーへの記載率(治療抵抗性統合失調症診断検討記載率)とクロザピンの処方率とその相関について検討した。
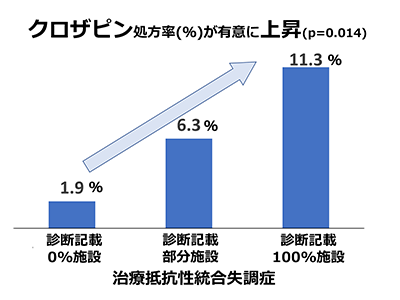
その結果、治療抵抗性統合失調症診断検討記載率は全体では36.5%だったが、その病院ごとの分布は0~100%にばらついていた。約4割の病院が0%、約3割の病院が100%であり、残りの病院は一部の患者に対して治療抵抗性統合失調症の診断検討の記載を行っていた。
診断率を高めることがクロザピン処方率「高」に寄与の可能性
クロザピンの処方率は、全体で6.2%だったが、病院ごとのばらつきが大きく、0~43%となっていた。クロザピン処方率と治療抵抗性統合失調症診断検討記載率の両者には強い正の相関が認められ(rs=0.53)、治療抵抗性統合失調症診断検討記載率が100%の病院では0%の病院と比較して、クロザピン処方率が有意に高い結果を得た。
治療抵抗性統合失調症診断をしていないということは、患者が治療抵抗性統合失調症であるかどうかについて、十分な検討がなされていない可能性がある。クロザピン治療の前段階の問題として、日本では治療抵抗性統合失調症の診断検討率にばらつきがあり、治療抵抗性統合失調症と診断していない施設が多い。そのため、治療抵抗性統合失調症の診断・管理に関する治療ガイドラインがあるにもかかわらず、クロザピンの処方率が低くなっていると考えられるという。
これらの結果から、治療抵抗性統合失調症診断率を高めることが、クロザピン処方率を高めることに寄与する可能性が示唆された。
日本の医療施設では診断率にばらつきあり、適切に診断・治療を
同研究により、日本では、医療施設によって治療抵抗性統合失調症の診断率にばらつきがあり、診断率の高い施設ではクロザピンの処方率が高いことが明らかとなった。治療抵抗性統合失調症の適切な治療のためには、治療抵抗性統合失調症であるかどうかを適切に診断し、患者やその家族に治療抵抗性統合失調症であることを説明すると同時に、クロザピン治療を説明することが重要だ。患者と治療者が治療に関する情報を双方に共有し話し合い、患者の好みや価値観に沿った最適な選択を共に行うSDM(Shared Decision Making:共同意思決定)のために、治療抵抗性統合失調症であるかどうかを適切に診断することが求められる。
今後は、その診断と説明方法について臨床家が適切なトレーニングを受けることで、クロザピンの普及が進み、治療抵抗性統合失調症で苦しむ患者や家族が減少していくものと考えられる、と研究グループは述べている。
▼関連リンク
・国立精神・神経医療研究センター(NCNP) トピックス



