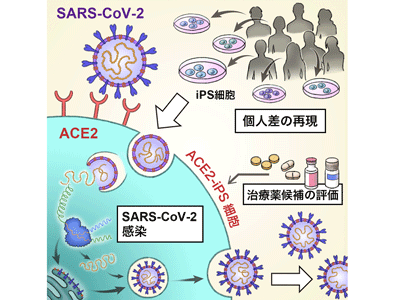
SARS-CoV-2感染の個人差を再現可能なモデルはほとんどない
京都大学iPS細胞研究所(CiRA)は4月19日、アデノウイルスベクター(Adベクター)を用いてSARS-CoV-2受容体アンギオテンシン変換酵素2(ACE2)を発現したヒトiPS細胞(ACE2-iPS細胞)を作製することによって、未分化ヒトiPS細胞においても新型コロナウイルス(SARS-CoV-2)が高効率に感染・複製できるようにしたと発表した。この研究は、CiRA増殖分化機構研究部門の佐野絵美教務補佐員、高山和雄講師らの研究グループによるもの。研究成果は、「iScience」にオンライン掲載されている。
画像はリリースより
COVID-19の感染者と死者は現在も増え続けているが、その症状は個人差が大きいことが知られている。近年、遺伝的背景の相違はSARS-CoV-2感染とCOVID-19重症度の個人差を生む主要な原因の1つであると報告されている。SARS-CoV-2に感染した20~30%の患者は、重篤な症状を呈するが、COVID-19重症患者に対する治療法を開発するためには、重症化の原因を明らかにする必要がある。しかし、SARS-CoV-2感染の個人差を再現可能なモデルはほとんど開発されていない。これまでにVero細胞やオルガノイドを含む培養細胞やハムスター等の実験動物がSARS-CoV-2感染モデルとして用いられているが、個人差の再現は容易ではない。
ヒトiPS細胞は自己複製能と多能性を有する細胞であるだけでなく、あらゆる個人から樹立可能。また、ヒトiPS細胞はドナーの遺伝情報を引き継ぐため、遺伝子疾患モデルとして広く使用されている。多くの個人から樹立されたヒトiPS細胞パネルは、多様な遺伝的背景をもつヒトの集団を反映しているため、SARS-CoV-2感染の個人差を再現できるリソースになる。そこで研究グループは、ヒトiPS細胞を用いてSARS-CoV-2感染とその個人差を再現できるか試みた。
SARS-CoV-2は未分化ヒトiPS細胞には感染できない
SARS-CoV-2感染は細胞のACE2やTransmembrane protease, serine2(TMPRSS2)発現に依存していることが報告されている。II型肺胞上皮細胞や線毛細胞、咽頭上皮細胞、腸管上皮細胞はACE2やTMPRSS2を高発現しているため、これらの細胞に対してSARS-CoV-2が高効率に感染する。これまでにヒトiPS細胞から分化したII型肺胞上皮細胞や腸管上皮細胞においてSARS-CoV-2が感染可能であることが報告されている。しかし、ヒトiPS細胞からの分化誘導には長期間(3週間以上)要し、ヒトiPS細胞株間で分化誘導効率が異なることが多いため、ヒトiPS細胞分化細胞を用いてドナー間の違いを大規模に調査することは困難。一方、未分化ヒトiPS細胞においてSARS-CoV-2感染実験が可能になれば、多くのヒトiPS細胞を用いた感染実験を容易に実施できる。しかし、未分化ヒトiPS細胞はACE2の発現量が低く、SARS-CoV-2は全く感染しない。そこで、未分化ヒトiPS細胞にACE2を過剰発現させることによって、SARS-CoV-2の高効率な感染・複製が観察できるようにした。そして、ACE2を発現したヒトiPS細胞が、SARS-CoV-2感染における個人差を研究するためのモデルとして使用できることを示した。
まず、SARS-CoV-2が未分化ヒトiPS細胞に感染するか調べた。未分化ヒトiPS細胞にSARS-CoV-2を感染させたところ、ヒトiPS細胞のコロニーの形態変化は見られず、細胞培養上清中のウイルスゲノムおよび感染性ウイルスの産生も検出されなかった。また、未分化マーカーおよび自然免疫応答関連マーカーの遺伝子発現レベルも変化しなかった。さらに、SARS-CoV-2Nタンパク質の発現は検出されなかった。以上の結果から、SARS-CoV-2が未分化ヒトiPS細胞に感染しないことが示された。
SARS-CoV-2がヒトiPS細胞に感染するにはACE2の発現が必要
ACE2およびTMPRSS2はSARS-CoV-2感染に重要な因子であることが知られているため、Adベクターを用いて未分化ヒトiPS細胞でACE2およびTMPRSS2を過剰発現させた。ACE2の過剰発現したiPS細胞(ACE2-iPS細胞)において、高効率なSARS-CoV-2粒子の放出が確認できた。一方で、TMPRSS2を過剰発現させてもSARS-CoV-2粒子の放出は観察されなかった。また、ACE2-iPS細胞がSARS-CoV-2に感染してから2日後に細胞融合が観察され、4日後には多くの細胞が死んでいた。以上の結果から、SARS-CoV-2が未分化ヒトiPS細胞に感染するためにはACE2発現が必要であることが示された。
ACE2-iPS細胞でウイルス生活環も観察可能、感染で未分化マーカーは変化なし
SARS-CoV-2に感染したACE2-iPS細胞を透過型電子顕微鏡(TEM)により確認すると、細胞膜近くのウイルス粒子や、ERGICにおけるSARS-CoV-2粒子も観察された。また、感染したACE2-iPS細胞においてDMVも観察された。DMVは、ウイルスRNA合成の場と言われている。これらの構造は、感染していないACE2-iPS細胞では観察されなかった。以上の結果から、SARS-CoV-2の生活環がACE2-iPS細胞で観察できることが示唆された。
次に、非感染・感染iPS細胞における遺伝子およびタンパク質発現を解析。SARS-CoV-2に感染したACE2-iPS細胞において、細胞内ウイルスゲノムが検出された。また、SARS-CoV-2感染により、未分化マーカーまたは自然免疫応答関連マーカーの遺伝子発現レベルに変化はなかった。さらに、内胚葉、中胚葉、外胚葉マーカーの遺伝子発現レベルも変化しなかった。免疫染色の結果、SARS-CoV-2 Nタンパク質が感染2日後にACE2-iPS細胞で強く発現していることが確認できた。
ACE2-iPS細胞はCOVID-19治療薬候補を評価可能
続いて、ACE2-iPS細胞が薬物スクリーニングに使用可能かを検討。COVID-19臨床試験で使用されている8つの治療薬候補を対象とした評価を実施した。さまざまな濃度の治療薬候補を添加した後、培養上清中のウイルスゲノムコピー数を測定した。結果、8つの治療薬候補の中で、レムデシビルの抗ウイルス効果が最も強いことが確認できた。一方、クロロキンとファビピラビルはウイルス複製を阻害せず、イベルメクチンは細胞毒性が高いことが判明。RNA依存性RNAポリメラーゼ(RdRp)阻害剤であるレムデシビルとEIDD-2801、TMPRSS2阻害剤であるカモスタットとナファモスタットが、ACE2-iPS細胞において抗ウイルス効果を示すことが確認された。したがって、ACE2-iPS細胞はCOVID-19治療薬候補を評価可能なツールであることが確認できた。
8人のドナー由来細胞で感染実験、ウイルス複製能の性差を確認
最後に、8人のドナーから樹立されたヒトACE2-iPS/ES細胞を使用してSARS-CoV-2感染実験を実施。ウイルスの複製効率はACE2-iPS/ES細胞株間で異なっており、興味深いことに、男性由来のACE2-iPS/ES細胞のウイルス複製能力は女性由来のACE2-iPS/ES細胞のウイルス複製能力よりも高いことが確認できた。これは、ACE2-iPS/ES細胞を用いることでSARS-CoV-2に対する感受性の性差が再現できることを示唆している。
今回の研究成果により、ACE2-iPS細胞においてSARS-CoV-2の生活環を再現できることが示された。また、ACE2-iPS細胞を用いてTMPRSS2阻害剤やRdRp阻害剤の抗ウイルス効果を確かめることができた。さらに、8ドナーのACE2-iPS/ES細胞を用いて、SARS-CoV-2粒子の産生能に差があることを確認できた。今後、ヒトiPS細胞パネルを用いることによって、性別だけでなく、人種や血液型の違いがSARS-CoV-2感染に及ぼす影響を調べることが可能になると期待される。ゲノム配列情報を取得しているiPS細胞パネルを用いてSARS-CoV-2感染実験を行うことによって、SARS-CoV-2感染およびCOVID-19重症化の責任遺伝子変異が特定できるようになると期待される。
▼関連リンク
・京都大学iPS細胞研究所 ニュース



