大型錐体斜台部髄膜腫に対する最小経錐体到達法の有用性を検討
大阪市立大学は2月22日、脳深部に発生する良性脳腫瘍である錐体斜台部髄膜腫(大型病変)に対する外科的治療において、新たな手術法を開発することにより、腫瘍切除率95.4%、手術後の日常生活活動能力の改善率56.6%、維持率39.1%という極めて良好な治療成績を収めることに成功したと発表した。この研究は、同大医学研究科脳神経外科学の後藤剛夫教授、森迫拓貴講師らの研究グループによるもの。研究成果は、「Journal of Neurosurgery」オンライン版に掲載されている。
画像はリリースより
良性脳腫瘍の中でも最も外科切除が困難な腫瘍の一つが、脳の深部から発生する頭蓋底部髄膜腫だ。頭蓋底部には、内頸頸動脈、椎骨動脈、脳神経、脳下垂体、海綿静脈洞、眼球、内耳などの重要で複雑な組織が密集し、その上、脳腫瘍や脳動脈瘤が好発する。このため、発生する部位によっては、病変が大きくなるに従って手足のまひ、言葉の障害、視力の低下、認知機能の低下等々が生じ、仕事ができなくなったり、寝たきりになったりする。これらは良性の病変であっても、手術では脳や神経、血管を傷つける危険が伴うため、術後に合併症が発生するリスクがある。したがって、全摘出で完治することがわかっていても、合併症のリスクを回避するために部分的に腫瘍を残存させざるを得ないことがあった。
一方、錐体斜台部髄膜腫は、嗅神経、視神経を除く全ての脳神経を巻き込んでいる可能性があること、脳底動脈、内頚動脈など重要な血管と近接しているなどの理由から、全ての脳外科手術の中で最も難しい腫瘍の一つとされる。大型錐体斜台部髄膜腫に対する基本的な治療は、外科的手術による摘出だ。錐体斜台部髄膜腫は脳底面に発生するため、脳を持ち上げながら切除することが必要となる。徹底切除のためには脳をできるだけ持ち上げて広く露出することになるが、過度に持ち上げれば脳挫傷が生じる。このため、大型錐体斜台部髄膜腫に対してはさまざまな治療が行われており、頭蓋底到達法を用いた徹底切除が有効とする報告や、徹底切除による手術合併症の多さから、より汎用されている後頭下開頭による部分切除に定位放射線照射を組み合わせた治療を用いるなど、意見の一致がないのが現状だ。
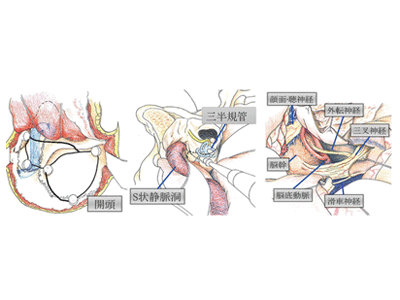
同大大学院医学研究科脳神経外科学教室では、脳底部の頭蓋骨を削除することによって脳の挙上を最小限にする方法の一つとして、世界に先駆けて経錐体法(耳の奥にある錐体骨を削除する方法)を1977年に報告している。大型錐体斜台部髄膜腫に対しても経錐体到達法を早くから導入し、この腫瘍を安全に摘出するよう努力をしてきた。治療方針は、脳神経まひ、片まひなどの合併症を起こさずに、可能な限りたくさん腫瘍を摘出することだが、合併経錐体到達法は、錐体骨削除を含めた開頭手技は煩雑で時間を要する工程の一つであり、汎用性において課題とされ、世界標準となり得る手術方法開発が求められていた。そこで研究グループは今回、大型錐体斜台部髄膜腫に対する最小経錐体到達法の有用性を検討した。
最新の治療群での平均腫瘍切除率は95.4%、日常生活における活動能力の悪化率はわずか4.3%
対象症例は、2014年~2019年に同院で最小合併経錐体到達法による腫瘍切除を行った大型錐体斜台部髄膜腫23例。腫瘍摘出度、合併症、神経機能、長期の腫瘍制御率を検討し、1990年~2013年に従来法での合併経錐体到達法を用いて摘出した大型錐体斜台部髄膜腫に対する治療成績と比較した。
手術は1977年に同教室から論文発表した経錐体法を改良した方法(最小合併経錐体到達法)で行った。まず、頭蓋底外科の術後の合併症である脳脊髄液漏を予防するため、胸鎖乳突筋弁(耳の後ろにある筋肉)を剥離して筋膜弁を作成し、側頭後頭下開頭を行なった後に、S状静脈洞(耳の後ろを走行する太い脳静脈)を露出させた。錐体骨の切除は最小限とし、錐体骨の辺縁に沿って骨を削除。そして、天幕(大脳と小脳を分ける膜)を切開した。腫瘍の内減圧を行い、三叉神経(顔面の知覚の神経)と滑車神経(眼球を内側下方に動かす神経)を剥離。脳深部に入ったところで上小脳動脈や脳底動脈、動眼神経(まぶたを持ち上げ、眼球を動かす神経)から腫瘍を剥離した。脳幹や顔面神経(顔面の表情筋を動かす神経)、聴神経(聴覚や平衡感覚を伝える神経)から腫瘍を剥離し、最後に外転神経(眼球を外側に動かす神経)を同定。このようにして脳神経および血管を温存して、腫瘍の摘出を終了した。
その後、治療成績を比較した結果、2014年~2019年治療群の平均腫瘍切除率は95.4%、経過観察期間は平均29.4か月、腫瘍局所制御率は100%だった。患者の日常生活活動能力は、術前後の比較で、改善56.6%、変化なし39.1%、悪化4.3%だった。過去の治療成績との比較において、1990年~1999年治療群では、腫瘍切除率95.7%であり、腫瘍の徹底切除によって腫瘍長期制御は可能だったが、手術操作により日常生活活動能力は術後有意に悪化した。一方、2000年~2013年治療群では、腫瘍切除率89.4%とやや低下したが、日常生活活動能力は術後有意に改善した。今回の2014年~2019年治療群では、腫瘍切除率は1990年~1999年治療群と有意差がなく、それに加え、日常生活活動能力の改善が2000年~2013年治療群と同様に得られたという。
新たな手術方法で、日本国内外の大型錐体斜台部髄膜腫の治療成績向上に期待
今回、同研究グループにより、摘出が困難とされる大型錐体斜台部髄膜腫に対する最小経錐体到達法の手術成績の詳細が明らかにされた。その中で、平均腫瘍切除率95.4%で患者の日常生活活動能力の悪化率はわずか4.3%と、高く評価されるものと思われる。同方法では、最小限の錐体骨切除で腫瘍に側方から到達することで広く腫瘍を露出できるため、多くの神経や動脈、脳幹などの重要な構造物を損傷することなく腫瘍が摘出された。その結果、腫瘍摘出度を高めることができ、また神経機能を温存することができている。今回の研究は、大型錐体斜台部髄膜腫に対する最小経錐体到達法が患者機能を長期に改善させ、かつ十分な腫瘍切除を可能にする有用な到達法であることを示す最初の報告となった。
研究グループは「大型錐体斜台部髄膜腫の外科的治療において、世界標準となりうる手術方法を提案した。この手術方法を普及させることにより、日本国内・外の大型錐体斜台部髄膜腫の治療成績を向上させることが期待される」と、述べている。
▼関連リンク
・大阪市立大学 プレスリリース



