治療法が急速に進歩するなか、エビデンスが乏しい「二次進行型MS」の治療
国立精神・神経医療研究センター(NCNP)は8月24日、多発性硬化症(multiple sclerosis; MS)の各病型(再発寛解型、二次進行型など)について腸内細菌叢の比較を行い、治療に対する反応性が良好である再発寛解型MSと比較して、難治性の二次進行型MSでは、腸内細菌叢および腸内環境が有意に変化していることを明らかにしたと発表した。これは、NCNP神経研究所の山村隆特任研究部長、理化学研究所の須田亙副チームリーダー、早稲田大学の服部正平教授らを中心とする共同研究グループによるもの。研究成果は、「米国科学アカデミー紀要(PNAS)」のオンライン版に掲載されている。
画像はリリースより
脳神経内科の代表的な難病であるMSは、中枢神経系の自己抗原(ペプチド抗原)に対する免疫反応による炎症が、脳、脊髄、視神経のさまざまな部位に生じる自己免疫疾患。代表的な病型である再発寛解型MSでは、炎症の生じた部位に対応した再発症状(視力低下、手足のしびれ、脱力など)が突然襲ってくるが、炎症を抑制するステロイド治療によって回復し、数か月~数年に及ぶ寛解期に入る。国内のMS患者数は、1980年以降の40年間で20倍以上に増加しており、現在では推定2万人以上とされている。その理由として何らかの環境の変化や生活習慣の変化などが考えられるが、詳細は明らかになっていない。
MSは通常、再発寛解型MSとして発症するが、一部は神経障害が改善することなく悪化し続けていく二次進行型MSへと移行する。二次進行型では、歩けなくなる、作業効率が低下する、記憶力が低下するなどの深刻な問題がゆっくりと進行するが、その原因は明らかになっていない。MSは21世紀に入り、治療法が急速に進歩した病気の一つだが、二次進行型MSの治療についてのエビデンスは乏しく、職を失い車椅子の生活を余儀なくされている患者が多いのが実情だ。なお、MS関連疾患・病態としては、この他にも視神経や脊髄に病変が集まる非典型MSや、抗アクアポリン4抗体が陽性となる視神経脊髄炎と呼ばれる病型が存在する。
これまでに研究グループは、MSの動物モデルを用いた検討において、抗菌薬の投与によって腸内細菌を変化させると中枢神経の炎症が軽症化することを2008年に報告しており、これが発端となって世界中で腸内細菌と脳内炎症の関連を解明しようとする研究が始まった。さらに2015年には、再発寛解型MS患者20例で腸内細菌叢の異常を世界に先駆けて報告した。その後、再発寛解型MSにおける腸内細菌叢の異常は世界中で確認されたが、再発寛解型以外の病型についての解析は残されていた。
メタゲノム解析で、再発寛解型MSと二次進行型MS患者の腸内細菌叢・腸内環境を比較
再発寛解型MSを対象とする従来の研究では、16SリボソームRNA(16SrRNA)遺伝子解析が用いられてきた。今回研究グループは、全メタゲノム解析による腸内細菌叢全体の代謝機能の比較を行うことにより、MSにおける腸内環境異常を詳細に解析し、さらに二次進行型MSの腸内細菌叢の特徴を明らかにすることを目指した。
研究では、国立精神・神経医療研究センター病院に通院中の再発寛解型MS患者62人、2次進行型MS患者15人、非典型MS患者21人、視神経脊髄炎患者20人の糞便から細菌叢DNAを調整したのち、次世代シークエンサーを用いたメタゲノム解析手法により解析を行った。なお、サブ解析により、処方された治療薬が腸内細菌に有意な影響を与える可能性は否定された。得られたデータと先行研究(16SリボソームRNA解析)で得られていた健常日本人55人の腸内細菌叢のデータを合わせて、腸内細菌叢に含まれる菌種や機能遺伝子の比較を行った。
健常人と比較したところ、個々のMS病型において増加している菌種や減少している菌種が明らかになった。さらに、それぞれの病型に属する患者を、病勢や神経障害度などの臨床情報をもとに軽症群と重症群とに分け、軽症群と比較した際に、重症群との関連が深い菌種をそれぞれの病型ごとに明らかにした。具体的には、再発寛解型MS患者群における5菌種、非典型MS患者群における4菌種、視神経脊髄炎患者群における1菌種、二次進行型MS患者群における2菌種の相対頻度が、健常日本人群と各病型の重症群との比較において有意な差を認めたが、健常日本人群と各病型の軽症群との比較では、有意な差は認めなかった。
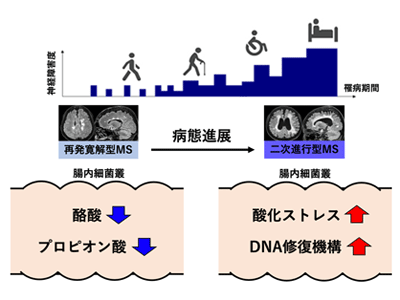
健常人と比べて再発寛解型MS患者では炭素代謝、プロピオン酸代謝、酪酸代謝などが低下
細菌DNA配列を網羅的に取得し、その情報から腸内細菌叢全体の構造や機能を明らかにするメタゲノム解析手法を用い、細菌叢全体が持つ遺伝子の情報を調べた。得られた配列データから発見した遺伝子の機能や、その遺伝子を含む代謝経路を機能データベース(KEGG)を用いた。同研究では特に、MSの発症や病態の悪化に関わる腸内細菌の機能を明らかにすることを目的に「健常日本人群と再発寛解型MS患者群との比較」と「再発寛解型MS患者群と二次進行型MS患者群との比較」に注目して解析を進めた。
その結果、腸内細菌の機能に関する遺伝子が計6,163個検出された。その中で健常日本人群との比較において再発寛解型MS患者群で増加していた遺伝子が97個、減少していた遺伝子が117個発見された。次に、統計学的な手法を駆使し、これらの遺伝子を含む代謝経路を2群間での増加・減少の程度が強い順に並べた。この順位付けに基づく上位5つの代謝経路の中で、TCAサイクル、原核生物における炭素固定代謝経路、炭素代謝は、エネルギー代謝や炭水化物代謝に関連しており、プロピオン酸代謝と酪酸代謝は、短鎖脂肪酸の合成に関連していた。また、健常日本人群と比較して、腸内細菌が持つこれらの代謝機能が再発寛解型MS患者群で低下していることがわかった。
さらに、再発寛解型MS患者群と二次進行型MS患者群との比較において、二次進行型MS患者群で増加していた遺伝子が38個、減少していた遺伝子が14個発見された。次に、これらの遺伝子を含む代謝経路を上記と同様の方法で2群間での増加・減少の程度が強い順に並べたところ、腸内細菌が持つミスマッチ修復機構と呼ばれるDNA損傷に関わる機能が二次進行型MS患者群で亢進していることが明らかになった。
二次進行型MS患者では、腸管内で「酸化ストレス」が上昇している可能性
最後に、メタゲノム機能解析で得られた上記の結果を裏付けるために、健常日本人8人、再発寛解型MS患者12人、二次進行型MS患者9人の糞便検体を用いて代謝物解析を行った。健常日本人群との比較において、再発寛解型MS患者群の糞便中では、予想通りプロピオン酸や酪酸などの短鎖脂肪酸の濃度が顕著に低下していた。また、糞便中の酸化ストレスの程度を定量化する目的で硫黄化合物メタボローム解析を行った。硫黄化合物におけるポリスルフィド化の程度は、周囲の環境における酸化ストレスの程度を反映する。二次進行型MS患者群の糞便中では、システインやグルタチオンなどの硫黄化合物におけるポリスルフィド化の程度が増加しており、上記の結果は二次進行型MS患者群の腸管内における酸化ストレスの上昇を示唆する結果だった。
腸内細菌が産生する酪酸やプロピオン酸には炎症を抑える制御性T細胞を誘導したり、脳や脊髄における髄鞘の再生を促したりする働きがある。再発寛解型MS患者群における腸内細菌の異常と、それに伴う酪酸やプロピオン酸などの短鎖脂肪酸の減少は、少なくとも部分的には再発寛解型MSの病態悪化に関わっている可能性が考えられた。また、二次進行型MS患者群でみられた糞便中の酸化ストレスの亢進は、細菌DNAの損修を引き起こし、ミスマッチ修復機構を亢進させている可能性がある。これらの結果は、腸管に由来する酸化ストレスと神経慢性炎症病態との関連を示唆するものだったとしている。
腸内環境を標的とした新たな治療法の開発につながる可能性
今回の研究成果により、治療への反応が良い再発寛解型MSと難治性である二次進行型MSそれぞれにおける腸内細菌叢の特徴を明らかにされた。二次進行型の病態において腸内細菌がその一端を担っている可能性を示したことは、腸内環境を標的とした新たな治療法の開発につながる画期的な成果と考えられる。
健常日本人の腸内細菌叢は、短鎖脂肪酸の産生に富み、DNA損傷が生じにくいという特徴を有しているが、これは、欧米と比較して日本ではMS患者の数が少ないことに対応している可能性が考えられる。研究グループは、「本研究結果はMSの克服を目指したさまざまな取り組みの中で、日本から発信される腸内細菌研究の重要性を改めて強調するものとなった。難病として知られてきたMSを、腸内細菌の制御によって根治に導く時代の到来が期待される」と、述べている。
▼関連リンク
・国立精神・神経医療研究センター トピックス




