iPS細胞由来HPV抗原特異的キラーT細胞は子宮頸がんの新規治療法となり得るか?
順天堂大学は7月10日、従来の方法より安全な方法で子宮頸がんに対して腫瘍増殖抑制効果があるiPS細胞由来のヒトパピローマウイルス(HPV)抗原特異的キラーT細胞の作製に成功したと発表した。この研究は、同大大学院医学研究科血液内科学の安藤美樹准教授、安藤純先任准教授、小松則夫教授、産婦人科学講座の増田彩子助教、寺尾泰久教授、ときわバイオ株式会社取締役(産業技術総合研究所・名誉リサーチャー)の中西真人氏、東京大学医科学研究所幹細胞治療部門の中内啓光特任教授らの共同研究グループによるもの。研究成果は、米国遺伝子細胞治療学会雑誌「Molecular Therapy」に先行公開されている。
子宮頸がんの多くはHPV感染が原因で発症する。HPVワクチンはHPV感染予防には有効だが、子宮頸がんを発症した場合は効果がない。現在、日本ではワクチン接種率は1%以下まで低下している。そのため、20代から30代の子育て世代の罹患率が上昇しており、子宮頸がんはマザーキラーと呼ばれ深刻な問題となっている。子宮頸がんは再発進行すると化学療法、放射線療法が効きにくく、新たな治療法の開発が望まれている。
研究グループは2013年に末梢血由来のiPS細胞から、機能的に若返ったウイルス抗原特異的キラーT細胞を作製することに成功し、難治性腫瘍に対する新規治療開発を目指して研究を続けてきた。今回の研究は、研究グループが開発を進めてきた「iPS細胞由来ウイルス抗原特異的キラーT細胞」が、子宮頸がんの新規治療法となり得るかを明らかにする目的で行われた。
画像はリリースより
安全性高く作製したiPS細胞由来キラーT細胞、マウス子宮頸がんの増殖を強力に抑制
研究グループは、子宮頸がん患者と健常人ドナーよりiPS細胞由来HPV抗原特異的キラーT細胞を作製し、子宮頸がんに対する抗腫瘍効果を確かめた。まず、子宮頸がん患者の末梢血よりHPV特異的キラーT細胞の作製を試みたが、抗がん剤や放射線、ステロイドの影響でT細胞は疲弊により減少していたため、作製できなかった。そこで、健常人ドナーの末梢血より作製を試みたところ、非常に少ない頻度だがHPV特異的キラーT細胞を作製できた。次に、HPV抗原特異的キラーT細胞からiPS細胞の作製を試みた。しかし、山中4因子(Oct3/4、Sox2、Klf4、c-Myc)の遺伝子を導入するだけではキラーT細胞からiPS細胞を作製できなかった。また、従来法では、ウイルス成分のSV40 large T抗原を同時に遺伝子導入する必要があるが、これは遺伝子を傷つけるリスクを伴う。そこで研究グループは、効率改善と安全化を図る試みとして、SV40 large T抗原を使用せず他の2つの因子(LIN28とNANOG)を追加。その結果、健常人ドナーの末梢血を使用して、HPV特異的キラーT細胞からiPS細胞を作製することに成功した。この6因子を導入したiPS細胞から再びT細胞へ分化誘導して若返りキラーT細胞を作製。このiPS細胞由来若返りHPV抗原特異的キラーT細胞は、子宮頸がん細胞株に対し持続的で強力な細胞傷害活性を示した。
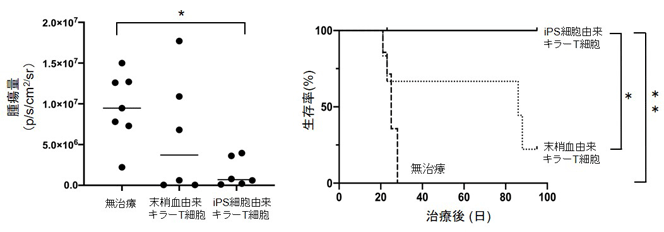
研究グループは次に、iPS細胞由来HPV抗原特異的キラーT細胞が生体内でどれぐらいの抗腫瘍効果を発揮するか調べた。免疫不全マウスに子宮頸がん細胞株を腹腔内注射し、3日後に「末梢血由来HPV抗原特異的キラーT細胞」もしくは「iPS細胞由来HPV抗原特異的キラーT細胞」を注射。3週間後の腫瘍の量を測定した結果、「iPS細胞由来HPV抗原特異的キラーT細胞」で治療したマウスグループでは有意な腫瘍抑制効果を認めた。さらに、より長期における生存率の比較においても、「iPS細胞由来HPV抗原特異的キラーT細胞」は「末梢血由来HPV抗原特異的キラーT細胞」に比較して有意な生存期間延長効果を認めた。以上の結果より、「iPS細胞由来HPV抗原特異的キラーT細胞」は試験管内だけでなく、マウス生体内でも子宮頸がんに抗腫瘍効果を持つことがわかった。つまり、末梢血由来のHPV抗原特異的キラーT細胞からiPS細胞を作製し、そのiPS細胞から作製した増殖力の強い元気なHPV抗原特異的キラーT細胞を作製し、子宮頸がんに対する免疫細胞療法として用いることで、マザーキラーと呼ばれる難治性の子宮頸がんの新たな治療法となる可能性を示すことができた。
今回の成果は、「子宮頸がんに対する新規免疫細胞療法」の臨床研究の実現に向けた加速が期待されるもの。今回の研究により、臨床現場での利用を目指してより安全な方法で作製したiPS細胞から、子宮頸がんに効果のある若返りキラーT細胞を無限に作製することが可能となった。このiPS細胞由来HPV抗原特異的キラーT細胞を用いた治療は難治性子宮頸がんの強力な新規治療法となる可能性がある。キラーT細胞を用いた治療では、免疫拒絶が起きないようにドナーと患者のHLA遺伝子型を一致させる必要がある。研究グループは今後、HLA遺伝子をゲノム編集することで免疫拒絶を回避し、1つのiPS細胞から多くの患者に適用できる治療開発に発展させるべく、準備を進めている。
▼関連リンク
・順天堂大学 プレスリリース



