高リスク患者の半数以上で再発、より高感度なデジタルPCRによる評価法を検討
神戸大学は12月13日、高リスク神経芽腫(副腎や交感神経の細胞にできる固形腫瘍)治療後に残存する病変のモニタリング法を新たに開発したと発表した。これは、同大大学院保健学研究科の西村範行教授、大学院医学研究科の山本暢之助教、植村優特命助教、兵庫県立こども病院の小阪嘉之副院長、長谷川大一郎部長、石田敏章医長らと、シスメックス株式会社の共同研究によるもの。成果は、「Journal of Molecular Diagnostics」に掲載されている。
画像はリリースより
高リスク神経芽腫患者では、その半数以上に再発・再増大が見られ、長期生存割合はいまだに40%台に過ぎないが、患者の治療効果の判定や再発・再増大の早期診断に有用なモニタリング法は多数報告されている。これまで研究グループは、神経芽腫の再発・再増大の源となるがん幹細胞で高発現する11種類のマーカーを「リアルタイムPCR」で定量することによってモニタリングしてきたが、その変動を正確に把握することは困難だった。そこで同研究では、リアルタイムPCRより高感度で再現性の高い「デジタルPCR」を用いて、治療後に残存する病変の評価法の検討を行った。
デジタルPCRは、サンプルを多数の微小区画に分割し、それぞれの微小区画で個別に反応を行うPCR技術。リアルタイムPCRと比較して、感度が高く(より微量な核酸を定量できる)、再現性の高い(検量線を用いない絶対定量が可能、PCRの増幅効率の影響を受けにくい)反応を行えることが特徴だ。
デジタルPCRで7種のマーカーの発現量を定量、再発患者検体で有意に高値
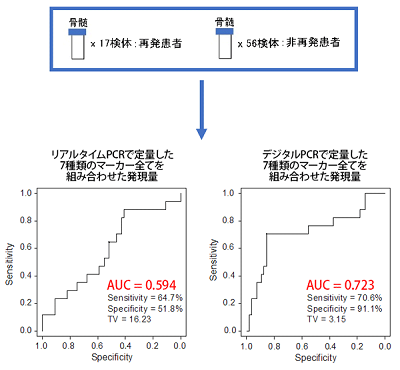
研究では、高リスク神経芽腫患者の骨髄208検体、末梢血67検体、健常成人コントロールの骨髄103検体、末梢血107検体において、神経芽腫の再発・再増大の源となるがん幹細胞で高発現する11種類のマーカーから選んだ7種類のマーカーの発現量をデジタルPCRで定量した。その7種のマーカー全てを組み合わせた発現量は、各々のマーカーの発現量よりも正確に高リスク神経芽腫の診断できることがわかった。また、この7種類のマーカーの発現量は、高リスク神経芽腫患者における腫瘍量を反映して、病期(寛解期、安定期、進行期)および検体採取時期(診断時、治療中、治療後、再発時)に応じて変動することも確認された。
実際に、高リスク神経芽腫患者の治療後の骨髄73検体において、この7種類のマーカーの発現量は、再発・再増大した患者17検体では、再発・再増大しなかった患者56検体に比べて有意に高い値を示した。同じ73検体を用いて、デジタルPCRとリアルタイムPCRを比較すると、デジタルPCRで定量した7種類のマーカーの発現量は、リアルタイムPCRよりも正確に再発・再増大を予測できた。
これらの結果から、7種類のマーカーをデジタルPCRで定量する本モニタリング法は、高リスク神経芽腫患者の治療後に残存する病変の変動を把握し、再発・再増大を予測するのに有用だと考えられる。「本モニタリング法の結果に基づいて高リスク神経芽腫患者を層別化することが可能になり、新しい治療法の開発、患者の予後改善につながると期待される」と、研究グループは述べている。
▼関連リンク
・神戸大学 研究ニュース



