腺房細胞から膵管様細胞への分化転換に不可欠なSTAT3の活性化
順天堂大学は10月9日、転写因子STAT3シグナルが、膵前駆細胞や腺房細胞からインスリン産生細胞であるβ細胞へのリプログラミングを制御することを見出し、STAT3阻害薬を用いて糖尿病モデルマウスの血糖値を改善することに成功したと発表した。この研究は、同大大学院医学研究科代謝内分泌内科学の三浦正樹助手、宮塚健准教授、綿田裕孝教授らの研究グループによるもの。研究成果は、英科学雑誌「EbioMedicine」オンライン版に公開された。
画像はリリースより
糖尿病は、膵β細胞から分泌されるインスリンの相対的・絶対的不足により発症する。このことから、糖尿病根治のためには失われたインスリン分泌を補う必要があり、インスリン産生細胞であるβ細胞を補充する糖尿病再生医療が注目されている。
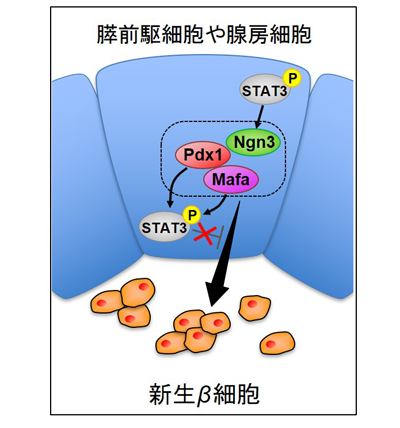
膵前駆細胞や腺房細胞は、β細胞と同じ発生学的起源を持ち、β細胞へと分化転換する可塑性のある細胞。研究グループは先行研究より、ヒトやマウスの腺房細胞から膵管様細胞への分化転換で転写因子STAT3の活性化が不可欠であることを見出した。このことから、膵前駆細胞や腺房細胞からβ細胞へのリプログラミング過程において、STAT3の活性化が何らかの役割を担っているのではないかと考え、マウス膵前駆細胞株と遺伝子改変マウスを用いて検証を行った。
STAT3シグナル抑制でβ細胞数が増加
まず、研究グループは、マウス膵前駆細胞株(mPAC細胞)を用いてリプログラミング過程におけるSTAT3活性化の役割を検討した。はじめに、転写因子Pdx1またはMafaをmPAC細胞に発現させると、STAT3の活性化(リン酸化)がみられた。次に、3つの転写因子Pdx1、Neurog3、Mafaを同時にmPAC細胞に発現させると、β細胞新生が誘導されたが、β細胞ではSTAT3の活性化は抑制されていた。このことから、3つの転写因子が発現した細胞で、STAT3シグナルを抑制することがβ細胞新生を誘導するという仮説を立てたという。そこで、Pdx1、Neurog3、Mafaを発現させたmPAC細胞でアデノウイルスやSTAT3阻害薬を用いてSTAT3シグナルを抑制したところ、β細胞数が増加し、反対にSTAT3を恒常的に活性化させるとβ細胞数は減少したという。これらの結果は、STAT3シグナルの活性化がβ細胞へのリプログラミングを負に制御することを示唆している。
次に、生体内におけるSTAT3の役割を検討するために、β細胞新生モデルマウスでStat3遺伝子を欠失させたところ、Stat3欠失マウスの膵臓では新生β細胞数が増加し、複数の新生β細胞が一塊となった膵島様構造を形成することが判明。さらに、糖尿病モデルマウスの膵臓にアデノウイルスを用いてPdx1、Neurog3、Mafaを発現させ、STAT3阻害薬(BP-1-101)を投与することで高血糖を改善することに成功したという。
現在、STAT3阻害薬は抗悪性腫瘍薬としての臨床応用が期待されており、同薬の安全性が確立された場合、糖尿病再生医療への応用も期待できるという。研究グループは、今回の研究成果をもとに、より多くのβ細胞を効率的に作製することにより、糖尿病根治に向けた新たな治療法を開発していきたいとしている。
▼関連リンク
・順天堂大学 プレスリリース




