罹患頻度は新生児500~1,000人当たり1人の先天性難聴
熊本大学は2月1日、ヒトiPS細胞由来の内耳細胞を胎生期マウスの内耳へ移植し、体内で細胞が生着したことを確認し、移植した細胞によってヒト由来の正常なタンパク質をモデルマウスの内耳に発現させることに世界で初めて成功したと発表した。この研究は、熊本総合病院耳鼻咽喉科・頭頸部外科/中耳・内耳手術センターの蓑田涼生センター長、同大耳鼻咽喉科・頭頸部外科教室の竹田大樹医員らと、慶應義塾大学医学部生理学教室の岡野栄之教授らが共同で行ったもの。研究成果は「Scientific Reports」に掲載されている。
画像はリリースより
先天性難聴は先天性疾患の中で最も頻度が高く、その罹患頻度は新生児500~1,000人当たり1人。この約半数が遺伝性難聴で、治療として人工内耳や補聴器の適用があるものの、根本的な治療法は存在しない。出生時にすでに難聴を発症していることが多いため、確実な治療を行うためには発症前、胎児期の治療が最も有効であると予測されている。
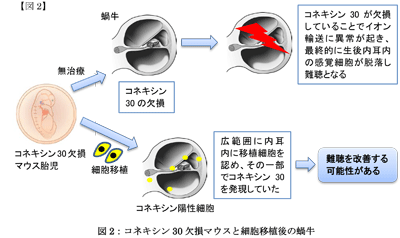
GJB6遺伝子異常によるコネキシン30の欠損による難聴は、遺伝性難聴のうち内耳以外に病気を持たない非症候性遺伝性難聴の中で2番目に患者数の多い。蓑田涼生センター長らは、これまでにコネキシン30欠損マウスの胎生期内耳に対して遺伝子治療を行うことによって難聴の出現が抑制されることを報告している。
生着細胞の一部がコネキシン30を発現
慶大の研究グループは、以前よりヒトiPS細胞からコネキシン26やコネキシン30、ペンドリンなどの内耳細胞に特異的なタンパク質を発現する内耳細胞を効率的に誘導・作成することに成功していた。今回、共同研究グループは、完全に内耳細胞に分化する前の細胞を、正常マウスとコネキシン30欠損マウスの胎生期内耳に、先端のサイズを最適化したガラス管を用いて投与。その結果、移植細胞は、正常マウス、コネキシン30欠損マウスの双方で、内耳内のさまざまな部位に生着し、これら生着細胞の数は、正常マウスに比べてコネキシン30欠損マウスの方が多く、生着細胞の一部はコネキシン30を発現することがわかったという。
今回の研究から、細胞移植によって欠損したコネキシン30を補うことができ、このコネキシン30が正しく機能することで難聴が改善される可能性が示唆された。さらに、ヒト由来の細胞が異種であるマウス胎生期内耳に生着可能であることが明らかになった。これは、今後ヒト由来細胞を用いた治療法効果に関する生体内での実験がマウス胎児内で行える可能性も示しており、遺伝性難聴、内耳発生の研究推進に大きく貢献できる、と研究グループは述べている。
▼関連リンク
・熊本大学 プレスリリース




