1983〜2012年までの30年間の国保医療費のパネルデータから分析
医療経済研究機構は9月27日、自主研究事業として、2013~2015年度に国民健康保険医療費パネルデータを用いた医療費増加要因の分析を実施、その概要について発表した。
画像はリリースより
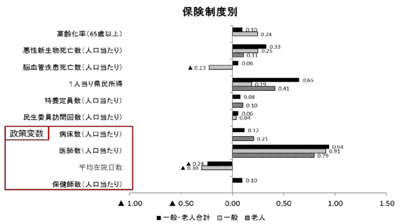
医療費問題は、医療政策の根幹をなす重要な政策課題だが、その原因として高齢化や病床数、所得や医療技術の進歩など多数の要因が指摘されながらも、要因間での相対的重要性については明確になっていなかった。そこで同調査研究では、1983〜2012年の30年間にわたる国民健康保険医療費のパネルデータ(都道府県別年次データ)を用い、1人当たり国保医療費の増加要因として、高齢化、悪性新生物死亡率、脳血管死亡率、1人当たり県民所得、特別養護老人ホーム定員数、民生委員訪問回数、病床数、医師数、平均在院日数、保健師数を選別し、1人当たり国保医療費を目的変数とするパネルデータ分析により、1人当たり国保医療費の増加要因を分析した。
その結果、1人当たり国保医療費の増加要因変数の中では、医師数(係数0.94)が最も影響が大きいことが明らかとなった。これは1人当たり国保医療費のみならず、老人医療費(後期高齢者医療費を含む)、一般国保(非老人)医療費、入院医療費、入院外医療費を通じて、最大の増加要因となる変数となった。次いで、県民所得(0.65)、悪性新生物(0.33)、平均在院日数(▲0.24)、病床数(0.12)、保健師数(0.10)、高齢化率(0.10)と続いた。それぞれの要因に対する係数は、各要因変数が10%増えると1人当たり国保医療費が何%増えるかという弾力性を表すとしている。
地域枠を残した医学部定員削減など医療費抑制のための提案も
最大の要因変数である医師数も、その係数が「1」を超えていないため、圧倒的な影響を有する要因変数とはいえないこと、また多くの要因変数の係数が有意であるために医療費は多数の要因が絡んで増えることが明らかとなった。これらの結果は、医療費抑制には”魔法の杖”がないことを意味するという。
これらの結果を受けて、調査研究者である同研究部長の印南一路氏は、医療費適正化に向け、3点の提案を行っている。
- 医師数が医療費増加の最大の要因変数であるが、単純な医学部定員の抑制への転換を促すものではなく、地域偏在・診療科偏在問題の同時解決をも考えると、地域枠を残しながらの医学部定員削減、保険医定員制を導入することなどが望まれる。
- 病床数は現在漸減しているが、病床の減少は1人当たり国保医療費の減少につながっており、医療費抑制上は病床規制を継続、あるいは強化する意義がある。
- 平均在院日数は、老人入院医療費・入院外医療費の抑制には役立つが、老人医療費合計では効果がなく、一般国保医療費、および国保医療全体ではむしろ医療費増加要因となっているため、病床種別(機能別)の平均在院日数の短縮化が必要である。
なお、同調査結果は、「都道府県別パネルデータを用いた医療費増加要因の分析報告書(2015年7月)」「GISを用いた医療・介護サービスの需要と供給の将来推計報告書(2016年3月)」また「再考・医療費適正化―実証分析と理念に基づく政策案」印南一路編著(有斐閣、2016年)にまとめられている。
▼関連リンク
・医療経済研究機構 プレスリリース




