レビー小体病における併存アルツハイマー病理がいつから出現するのかは不明だった
名古屋大学は8月1日、レビー小体病に併存するアルツハイマー病変化を血液で評価し、その結果を発表した。この研究は、同大大学院医学系研究科神経内科学の勝野雅央教授、平賀経太医員(筆頭著者)らの研究グループと、国立長寿医療研究センターおよび量子科学技術研究開発機構との共同研究によるもの。研究成果は、「npj Parkinson’s Disease」に掲載されている。
画像はリリースより
(詳細は▼関連リンクからご確認ください)
認知症を含む神経変性疾患では、異常タンパク質の蓄積が臨床症状の発症に20年以上先行して生じることが明らかになってきており、発症前に病態を抑制することが重要であると考えられている。レビー小体病はα-シヌクレインの神経細胞内蓄積を病理学的特徴とする神経変性疾患であり、パーキンソン病とレビー小体型認知症を含む疾患概念だ。パーキンソン病は動作緩慢などの運動障害と認知機能障害を呈し、国内患者数は20万人程度と推定されている。一方、レビー小体型認知症は国内患者数60〜90万人程度と推定され、アルツハイマー型認知症に次いで頻度の高い認知症であり、幻視などの認知機能障害とパーキンソン病に似た症状を呈する。近年、レビー小体病のプロドローマル症状(前触れ症状)として、便秘などの自律神経障害、嗅覚低下、レム睡眠行動異常症などが、運動症状や認知機能障害が出現する10〜20年前から認められることが注目されており、将来レビー小体病を発症する人を未病の段階で発見するのに重要であると考えられている。
研究グループは先行研究で、50歳以上の健常者の5.7%が2つ以上のプロドローマル症状を有しており、この集団をレビー小体病発症リスクの高いハイリスク群と定義している。ハイリスク者(予備群)の方を詳しく評価すると、プロドローマル症状を持たないローリスク者と比較して、軽度認知機能低下と嗅覚低下を示し、約3分の1でレビー小体病患者と同様のドーパミントランスポーターシンチグラフィー(DaT SPECT)やMIBG心筋シンチグラフィーの画像異常を認めることが判明した。
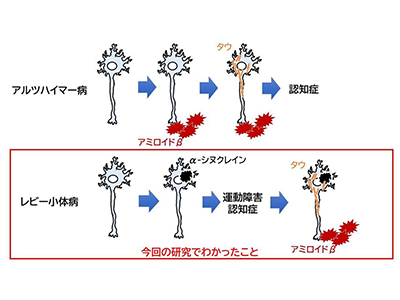
パーキンソン病とレビー小体型認知症では、α-シヌクレイン病理が認知症に関与していることが知られているが、剖検脳を用いた先行研究ではレビー小体型認知症患者の70%以上、パーキンソン病認知症患者の約50%と高率にアルツハイマー病理の合併を認め、アルツハイマー病の変化も認知機能障害の出現や進行に関与することが示されている。アルツハイマー病に対する抗体医薬が国内で承認されたこともあり、レビー小体病のアルツハイマー併存病理は治療標的となる可能性があり、その理解はとても重要だ。アルツハイマー病では認知症を発症する20年以上前から異常タンパク質であるアミロイドβが蓄積することが知られているが、これまでレビー小体病における併存アルツハイマー病理がいつから出現するのかは明らかになっていなかった。
ハイリスク者は神経変性マーカー上昇、アルツハイマー関連バイオマーカーは上昇せず
研究グループは今回、パーキンソン病患者84人、レビー小体型認知症患者16人に加え、ハイリスク者82人、ローリスク者37人を対象に血液中のアルツハイマー病関連バイオマーカー(アミロイドβ、リン酸化タウ181)と神経変性マーカー(ニューロフィラメント軽鎖)を測定し、レビー小体病発症前および発症後の段階におけるアルツハイマー病の合併について明らかにすることを目的に研究を実施した。
血液中のバイオマーカーを測定した結果、認知機能障害のあるパーキンソン病患者とレビー小体型認知症患者では、ローリスク者と比較してアルツハイマー病関連バイオマーカーであるアミロイドβ(Aβ composite)やリン酸化タウ181(p-tau181)の上昇がみられた一方で、ハイリスク者ではアルツハイマー病関連バイオマーカーの上昇はみられなかった。また、神経変性マーカーであるニューロフィラメント軽鎖(NfL)については、ローリスク者と比較して、パーキンソン病患者とレビー小体型認知症患者のみならず、ハイリスク者においても上昇していることが明らかとなった。
ハイリスク者、併存アルツハイマー病理「無」・神経変性「多」
アミロイドβ(A)、タウ(T)、神経変性(N)の有無(+/−)を評価し、アルツハイマー病理の進展状態を分類すると、パーキンソン病患者とレビー小体型認知症患者ではローリスク者と比較してA+T+(N)+、すなわち併存アルツハイマー病理を有する患者が多いのに対し、ハイリスク者ではA-T-(N)+、すなわち併存アルツハイマー病理は認めないものの神経変性が認められる状態の方が多いことが明らかとなった。
パーキンソン病患者では、アミロイドβ(Aβ composite)は認知機能と、リン酸化タウ181(ptau181)は運動症状、非運動症状と、ニューロフィラメント軽鎖(NfL)は認知機能、運動症状、非運動症状と関連しており、アルツハイマー病変化が認知・運動機能に影響していると考えられた。
NfLを用いることでα-シヌクレインによる神経障害を発症前から検出できる可能性
一方、ハイリスク者ではこれらの臨床症状との関連は認めなかったが、神経変性マーカーであるニューロフィラメント軽鎖(NfL)の高い人ではIBG心筋シンチグラフィー画像異常率が高いことがわかった。
これらの結果から、パーキンソン病やレビー小体型認知症の併存アルツハイマー病理は発症前の段階には認めず、発症後の段階になってから出現し始めることが示唆された。また、ハイリスク者ではアルツハイマー病関連バイオマーカーの上昇がないにも関わらず、神経変性マーカーであるニューロフィラメント軽鎖(NfL)の上昇が認められたことから、ニューロフィラメント軽鎖(NfL)を用いることでα-シヌクレインによる神経障害を発症前の段階から検出できる可能性が示唆された。
レビー小体病ハイリスク者の1年毎の評価を継続中
今回の研究の結果から、レビー小体病に合併するアルツハイマー病変化は発症前の段階ではみられず、発症後から出現し始めることが示唆された。近年、早期アルツハイマー病患者に対する抗アミロイドβ抗体医薬が登場し、レビー小体病の併存アルツハイマー病理も将来治療標的となる可能性がある。現在、研究グループはレビー小体病ハイリスク者の1年毎の評価を継続している。
「レビー小体病の併存アルツハイマー病理がいつから出現し、神経機能の予後にどのような影響を与えるのか、レビー小体病患者およびハイリスク者を縦断的に追跡し評価することで、さらに明らかにしていきたいと考えている」と、研究グループは述べている。
▼関連リンク
・名古屋大学 研究成果発信サイト




