HLA適合ドナーがタイムリーに得られない症例へのHSCT代替、リスクや治療成績は?
京都大学は3月4日、日本全国で実施された造血幹細胞移植の一元管理プログラム(TRUMP)に登録された急性リンパ芽球性白血病(ALL)1,999症例のデータを用いて、PTCyハプロ移植と臍帯血移植の成績を比較した結果を発表した。この研究は、同大医学部附属病院検査部・細胞療法センターの城友泰助教、同大病院講師・副センター長の新井康之助教、日本造血細胞移植データセンターの熱田由子センター長(愛知医科大学教授)らの研究グループによるもの。研究成果は、「British Journal of Haematology」にオンライン掲載されている。
画像はリリースより
(詳細は▼関連リンクからご確認ください)
同種造血幹細胞移植(HSCT)は、白血病などの血液疾患の患者に治癒をもたらし得る治療法だが、移植後再発や治療に関連した合併症が課題だ。移植成功率を高めるためには、ヒト白血球抗原(HLA)が適合したドナーを見つけることが理想的だとされてきた。しかし、HLAは多様性に富むため、血縁者や骨髄バンク登録者の中からHLAの適合したドナーをタイムリーに見つけることができない症例が多く存在する。
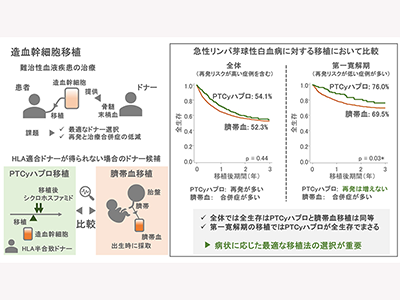
日本では、HLA適合度が低くても移植を行うことができる代替として臍帯血移植が良好な成績を収めてきた。また、近年、移植後にシクロホスファミド投与することでHLA半合致の血縁ドナーからの移植(移植後シクロホスファミドを用いたHLA半合致移植:PTCyハプロ移植)の有効性が示され、拡大している。しかし、臍帯血移植とPTCyハプロ移植では、移植後の再発や合併症のリスク、生存に関していずれを選択するのがより良い治療成績につながるかの知見は十分でない。また、移植後の再発や合併症リスクは疾患ごとに異なることから、疾患ごとに治療成績の違いを評価する必要がある。
PTCyハプロ移植・臍帯血移植を受けた成人ALL患者1,999人、予後を比較
今回研究グループは、日本全国のHSCT実施施設からTRUMPに登録された急性リンパ芽球性白血病(ALL)に対してPTCyハプロ移植もしくは臍帯血移植を受けた成人患者1,999人(PTCyハプロ移植330例、臍帯血移植1,669例)のデータを用いて、両者の予後を比較した。
PTCyハプロ移植と臍帯血移植でOS差無し、いずれも有用な可能性
研究の結果、全体では、PTCyハプロ移植は臍帯血移植と比べて、治療合併症による死亡が少ないものの、再発が多く、結果として全生存(OS)には差が無かった(移植後3年の時点で54.1% vs. 52.3%、p=0.44)。移植が必要なALLの患者でHLA適合ドナーが得られない場合には、臍帯血移植とPTCyハプロ移植はいずれも有用な可能性が示唆された。
第一寛解期移植では、PTCyハプロ移植が治療合併症による死亡「少」
さまざまな患者背景ごとにPTCyハプロ移植と臍帯血移植を比較すると、ALLの経過で第一寛解期に移植を実施した場合では、PTCyハプロ移植でも再発が増加せず、治療合併症による死亡も臍帯血移植より少なく、OSが良好な結果だった(移植後3年の時点で76.0% vs. 69.5%、p=0.03)。また、PTCyハプロ移植では、移植する幹細胞数が多い方が、良好な予後と関連していることがわかった。
PTCyハプロ移植では、ドナー幹細胞数確保の重要性を示唆
今回の研究によって、HLA適合ドナーがタイムリーに得られない成人ALL患者において、PTCyハプロ移植、臍帯血移植ともに有用な移植法であることが示唆された。また、ALLの第一寛解期に移植する場合には、PTCyハプロ移植を選択する方が治療合併症による死亡が少ない効果が、再発の懸念を上回り、より良い予後につながる可能性がある。PTCyハプロ移植の場合には、ドナーから採取する幹細胞数を十分に確保することの重要性も示唆された。研究グループは、急性骨髄性白血病についてもPTCyハプロ移植の検討を行い、2024年2月に予後に関わる因子について報告している。これらの知見を積み重ねることで、さまざまな疾患や背景を有する患者について、最適な移植法を選択できるようになると期待される、と研究グループは述べている。
▼関連リンク
・京都大学 プレスリリース



